2026年1月23日
はじめに

膵がんは早期発見が非常に難しく、多くの場合、発見された時点ではすでに根治的な手術が困難な段階に進行しています。そのため長期の生存を目指すには、できるだけ早い段階で膵がんを発見することが極めて重要です。
現在、膵がんの発見・診断には以下のような方法があります。
✔️血液検査:腫瘍マーカー(CA19-9、CEAなど)
✔️画像検査:腹部エコー、CT、MRI、超音波内視鏡(EUS)など
✔️病理組織学的検査(確定診断):超音波内視鏡ガイド下せん刺吸引法(EUS-FNA)、膵液細胞診
これらの検査を組み合わせることで早期膵がんを発見が試みられていますが、現時点では決して容易とは言えません。
血液中の腫瘍マーカー測定は簡便な検査ですが、早期の膵がんでは上昇しないことも多く、発見には限界があります。
また腹部エコーやCTなどで膵臓に腫瘤(しゅりゅう:こぶ)として認識される段階では、すでにある程度進行している可能性があります。
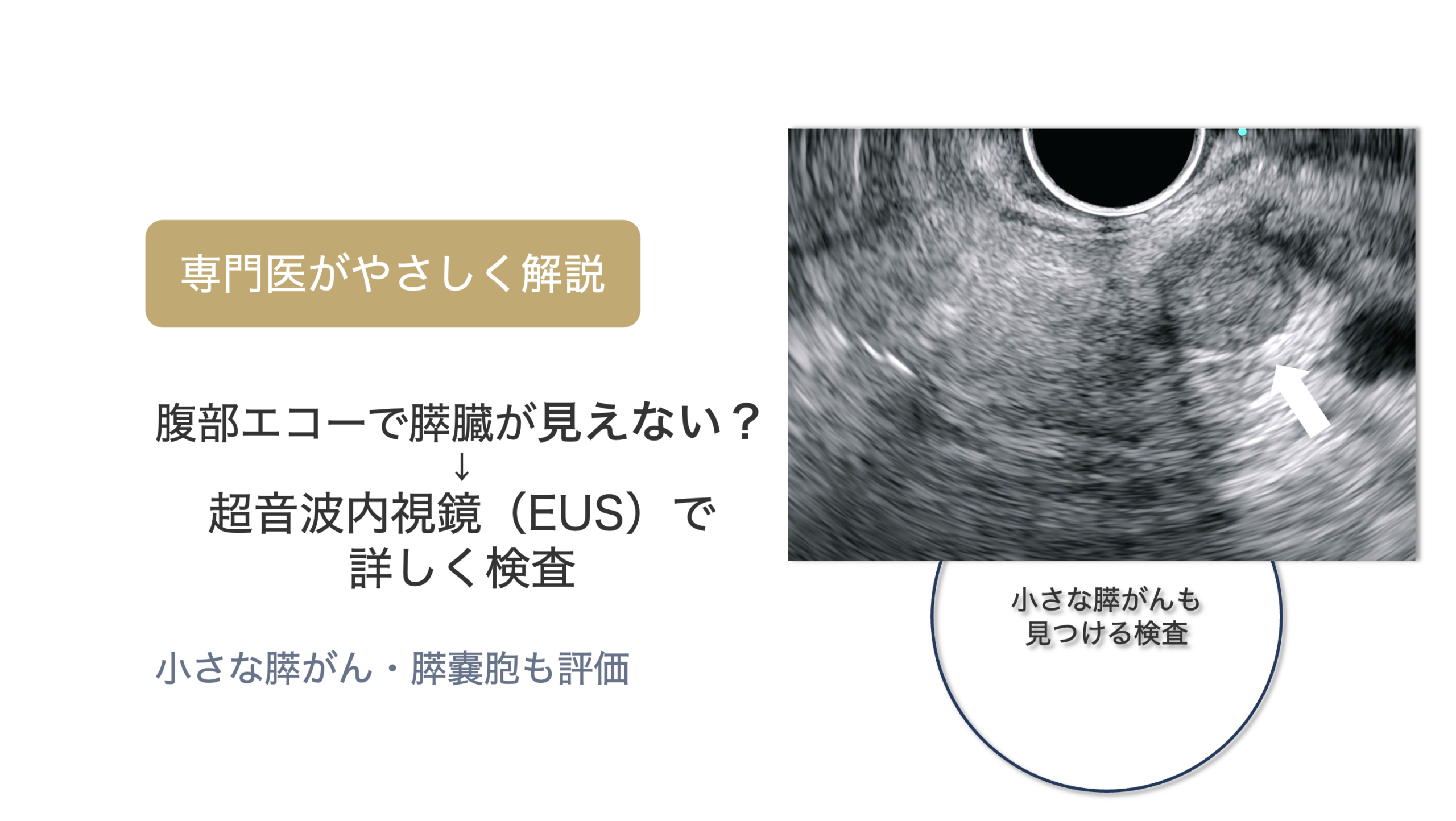
当院で積極的に行なっている超音波内視鏡検査は、他の画像検査に比べてより小さい病変を発見できる優れた検査です。しかし専門的な設備と技術を要するため、どこの医療施設でも簡単に受けられる検査ではありません。
さらにごく早期の膵がんを診断に有用とされる膵液細胞診は、検査後に急性膵炎などを起こすリスクがあり、患者さんの体への負担が大きい検査という側面があります。👉 関連コラムはこちらhttps://miyuki-cl.com/column/膵液細胞診とは?膵上皮内がんの早期発見に期待/
こうした背景の中で近年、健診などでも広く行われている胃カメラの際に十二指腸内の膵液を採取し、その中に含まれる遺伝子異常を調べることで、膵がんの診断につなげられないかという試みが日本で検討されました。
本コラムでは、この「胃カメラを用いた新しい膵がん診断の可能性」について、分かりやすく解説していきます。
膵液とは?
膵液とは膵臓で作られる消化液です。膵液は1日に約1ℓ分泌され、膵管を通って十二指腸に流れ出ます。膵管の出口を十二指腸乳頭といいます。
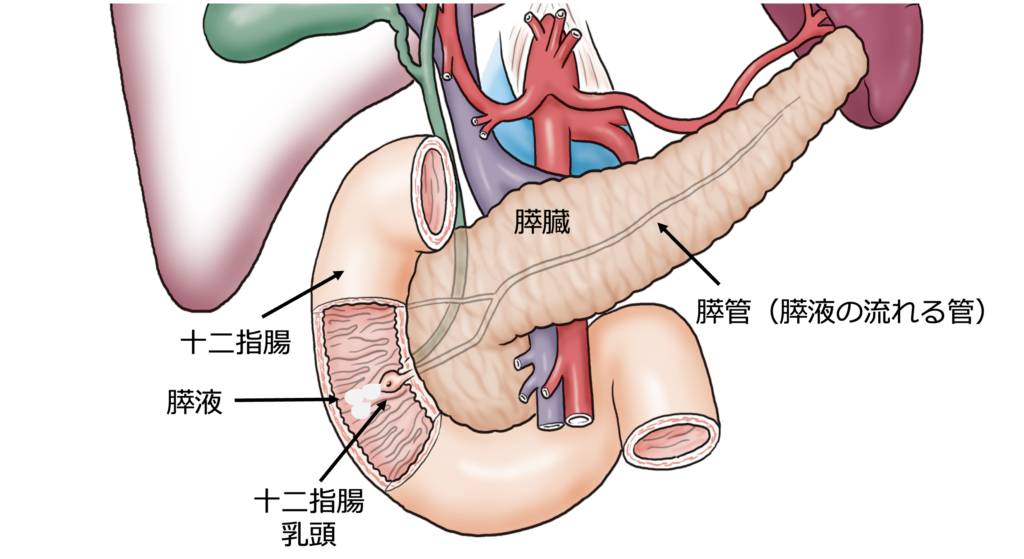
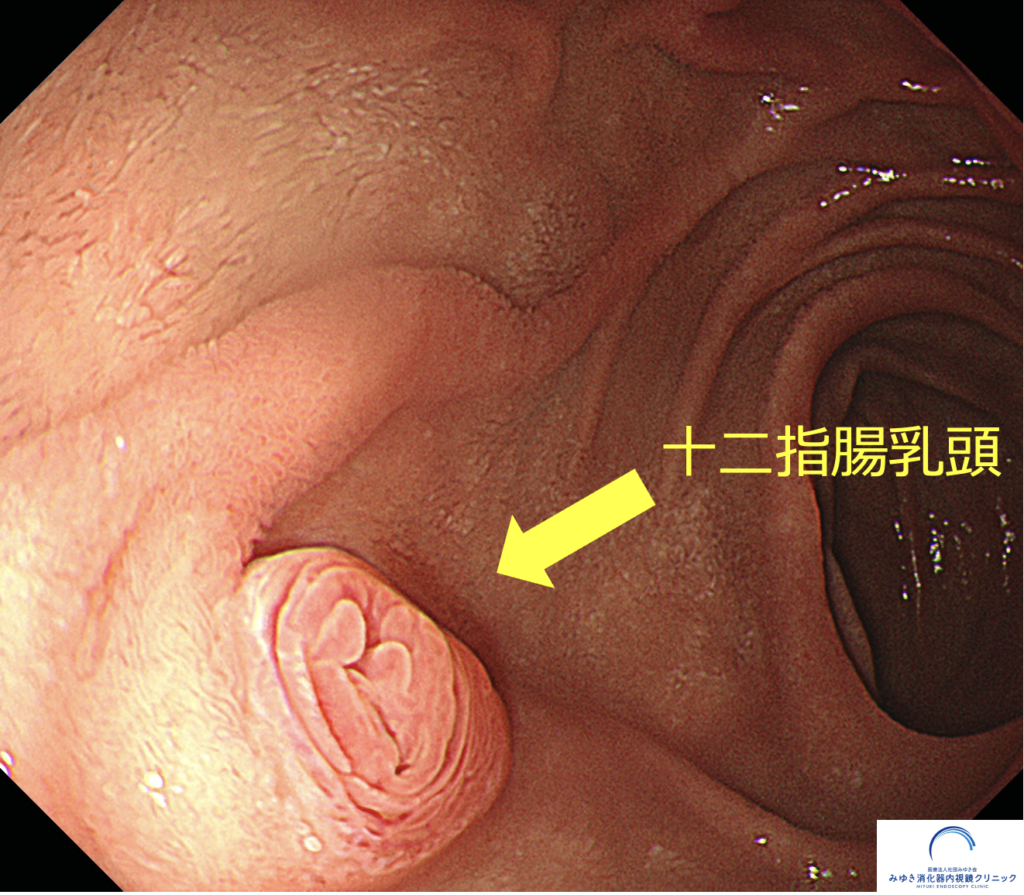
膵液の中にはタンパク質や脂肪を分解する酵素が含まれており、私たちが食べたものを消化するうえで重要な役割を果たしています。
膵がんがある場合、この膵液の中にがん細胞が混じったり、特定の遺伝子異常が検出されたりすることがあります。
膵液細胞診は膵液に含まれる細胞を調べることで、膵がんの診断を行う検査です。
膵がんと遺伝子異常
一般的に、がんは複数の遺伝子異常が積み重なることで発生する病気と考えられています。
膵がんの多くは、KRAS(ケーラス)という遺伝子の異常がみられます。
KRASは本来、「必要なときだけ細胞を増やすスイッチ」の役割を担う遺伝子です。
しかし、この遺伝子に異常が起こると、
・細胞が増えるスイッチが常にONになり
・異常な細胞増殖が止まらなくなる
ことで、がんの発生につながると考えられています。
膵がんでは、このKRAS遺伝子の異常が非常に早い段階から出現することが分かっており、「膵がんのごく初期のサイン」として注目されています。そこで膵液中に含まれるKRAS遺伝子異常を検出することで、膵がんをより早期に発見できないかという観点から行われたのが、今回の研究です。
研究の概要
今回の研究は、大阪大学を中心に日本国内の複数の医療機関が参加して行われました。
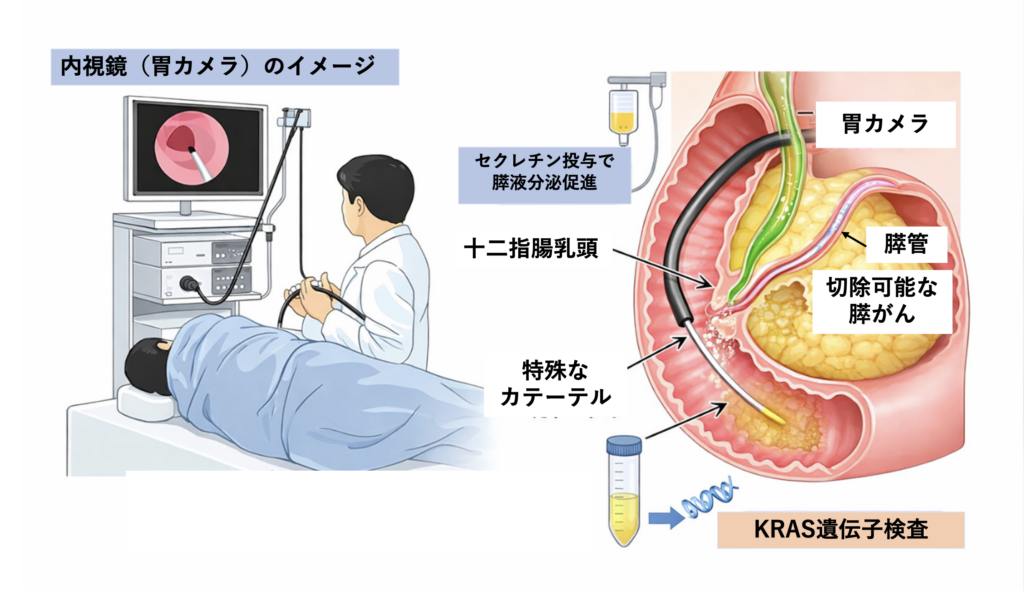
通常の胃カメラ検査と同様に、内視鏡を口から挿入し十二指腸まで進めます。そして膵液の出口である十二指腸乳頭付近で、十二指腸内に流れ出てくる膵液を採取します。この際、膵液の分泌を促進する目的で、セクレチンという薬物を静脈から投与します。
採取した液体からDNAを抽出し、PCR法を用いてKRAS遺伝子に異常がないかを解析しました。
研究の結果
この研究では、膵がん患者さんにおいて胃カメラで採取した十二指腸液(膵液)から、高い頻度でKRAS遺伝子異常が検出されることが示されました。
特に注目すべき点は、
・画像検査でははっきりとした腫瘍が確認できない膵がん(ステージ0)
・比較的早期と考えられる膵がん(ステージ1)
においてもKRAS遺伝子異常が検出された症例があったことです。
このことは、遺伝子レベルの異常が形として見える変化よりも先に現れる可能性を示唆しています。
研究が示す意味
従来の膵がん診断は、
・「腫瘤(こぶ)が見えるか?」
・「組織・細胞が採れるか?」
といった形態的な変化の確認が中心でした。
一方、この研究が示したのは、
”胃カメラ時に採取した膵液中の遺伝子異常を調べることで、画像で認識できる前の“膵がんの芽”を捉えられる可能性”
です。
すなわち、従来の画像診断を補完する新しい早期診断のアプローチとなりうる可能性があると考えられます。
注意点・課題について
一方で、この検査が今後、広く一般診療に導入されるためには、いくつかの注意点と検討すべき課題があります。
1. セクレチン問題
今回の研究では、効率よく膵液を採取する目的でセクレチンという薬剤を使用しています。しかし現在、国内でセクレチン製剤が市販されておらず、使用する場合には海外からの輸入が必要となります。またセクレチンを使用しなくても同様の結果が得られるかどうかについては、今後の検討課題です。
2. KRAS陽性の場合の次のステップは?
研究結果では、がんでない方が誤って陽性となることはほとんどなく、陽性の場合には精密検査が推奨される結果とされています。一方で、KRAS陽性となった後にどの検査を行うべきかについては明確な指針が示されていません。
例えば各種画像検査(CT、MRI、超音波内視鏡など)を行っても膵臓に明らかな異常が指摘できない場合、入院のうえで膵液細胞診まで行うべきかなど、日常臨床での対応には検討の余地があります。
3. この検査の対象者は?
さらに、どのような方を対象にしてこの検査を行うべきかを慎重に選別することは、医療経済的な観点からも非常に重要です。
日本人における膵がんの発生率は10万人あたり36.5人(2021年)とされており、一般人口を対象として健診などでこの検査を行うことは、費用・労力等を考慮すると必ずしも効率的とは言えない可能性があります。
そのため、現時点では以下のような膵がんの危険因子を有する方を対象に検討していくことが、現実的な第一歩と考えられます。
☑️ 膵がんの家族歴のある方
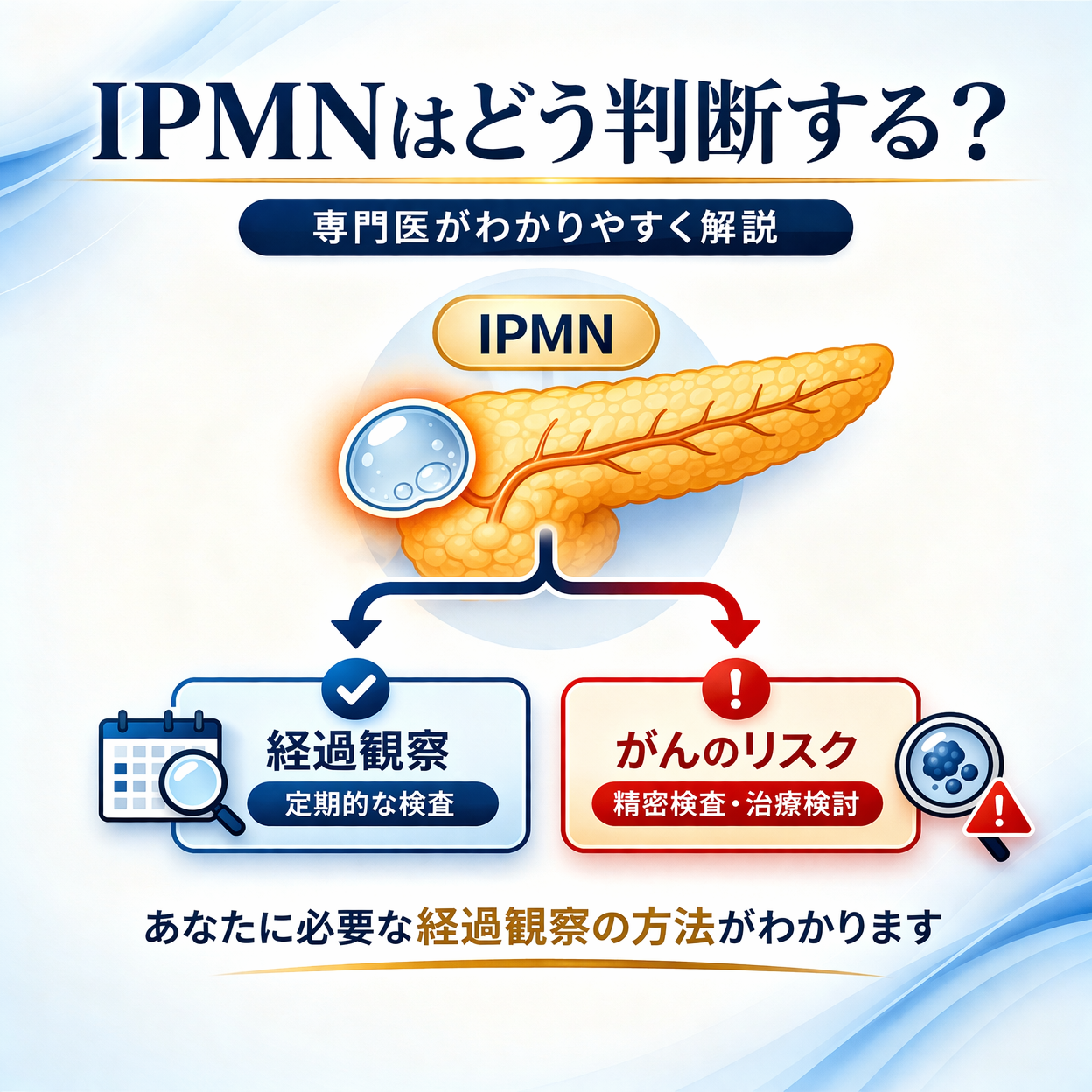
☑️ 膵管内乳頭粘液性腫瘍(IPMN)や膵のう胞を指摘されている方
☑️ 新たに糖尿病を指摘された方、または糖尿病が急に悪化した方
なお、IPMNに関しては、海外ではEUS下でのう胞を穿刺し、のう胞液を採取して遺伝子解析する方法が行われています。特に、KRAS遺伝子以外の複数の遺伝子異常を解析することで、そののう胞が悪性であるかどうかを鑑別できる可能性が示されつつあります。(*日本においては、安全性への配慮から、IPMNに対するのう胞穿刺は一般的には行われていません。)
今後は、のう胞穿刺による遺伝子解析と十二指腸液や膵液を用いた検査を、患者さんの病態やリスクに応じてどのように使い分けていくかが重要な課題になると考えられます。
まとめ
🔹 胃カメラ検査の際に膵液を採取し、遺伝子解析を行うことで、膵がんをより早期に発見できる可能性があります。
🔹 一方で、膵液分泌を促す薬剤が国内で市販されていないこと、遺伝子異常が検出された場合の次の検査をどのように進めるか、またどのような方を対象に検査を行うことが最も効率的かなど、いくつかの課題も残されています。
🔹 この検査単独で膵がんを確定診断することはできません。しかしMRIや超音波内視鏡検査などの画像検査を組み合わせることで、膵液細胞診などの追加検査を行うかどうかを判断するための重要な参考情報になると考えられます。
膵臓が心配な方、IPMNや膵嚢胞を指摘された方へ
健診で膵嚢胞やIPMNを指摘された方、
経過観察中で詳しい検査が必要か迷っている方はご相談ください。
当院では、超音波内視鏡(EUS)による精密検査や、膵がんドックを行っています。
超音波内視鏡(EUS)年間430件(2025年)・累計2000件以上の検査経験をもとに診療を行っています。
参考文献
Yachida S, et al. Ann Surg 2025 (online ahead of print).
Paniccia A, et al. Gastroenterology 2023;164:117-133.
井出野 昇, ほか. 消化器内視鏡 2024;36:783-787.