2025年2月04日
膵管内乳頭粘液性腫瘍(IPMN)は、膵嚢胞性疾患のなかでもっとも頻度が多いものです。
日本の施設からは、偶然に発見された膵嚢胞の65%がIPMN、という報告もあります。
IPMNの最も重要な問題点は、この腫瘍が膵がんの前駆病変(将来的にがんになる可能性のある病変)であることです。
ただし、すべてのIPMNが必ずがんになるわけではありません。
IPMNがん化のリスク
IPMNのがん化リスクは、そのタイプによって大きく異なります:
- 主膵管型IPMN:約62%
- 分枝型IPMN:約31%
ただし、分枝型IPMNはすべてが手術されるわけではなく、経過観察されている症例も多いため、
実際の悪性化リスクはこれよりも低いと考えられます。
日本の研究では、経過観察中の分枝型IPMNががん化頻度は3.4〜4.8%と報告されています。
これは年率に換算すると約0.7%になります。
つまり、分枝型IPMNを持つ100人の患者さんのうち、1年間で約0.7人ががんを発症する計算になります。

IPMN由来膵がんとIPMN併存膵がん
IPMNに関連する膵がんには、以下の2つのタイプがあることが分かっています。
- IPMN由来膵がん:のう胞自体ががん化する
- IPMN併存膵がん:のう胞とは離れた場所に、通常の膵がんが発生する
海外では、IPMNの悪性化というと、主にIPMN由来膵がんを指すことが多く、IPMN併存膵がんはあまり注目されてきませんでした。
一方、日本では1997年に山口先生らによって初めてIPMN併存膵がんが報告されて以来、この概念が重要視されてきました。
日本の報告では、IPMN由来膵がんとIPMN併存膵がんの発生頻度はほぼ同程度とされています。
👉 この違いが診断技術の差によるものなのか、あるいは人種差によるものなのかは、現時点では明らかになっていません。
ただし近年では、米国からもIPMN併存膵がんに関する報告が増えており、国際的にもその重要性が認識されつつあります。
IPMN由来膵がん
IPMN由来膵がんとは、IPMNそのもの(嚢胞)が悪性化して、膵がんになるタイプです。
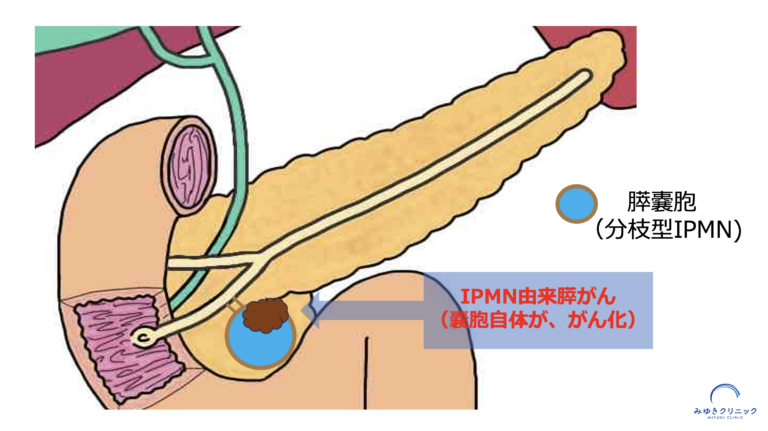
つまり、良性のIPMNが徐々に性質を変化させ、がん細胞へと進展していくものです。
IPMN由来膵がんの特徴は:
IPMN由来膵がんの特徴
- ✔ 初期はゆっくり進行することが多い
- ✔ 危険因子がある程度明らかになっている
- ✔ IPMNの経過観察中に発見されることが多い
- ✔ 早期に発見できれば、手術による根治が期待できる
IPMN併存膵がん
IPMN併存膵がんとは、IPMN(嚢胞)とは別の場所に通常の膵がんが発生するタイプです。
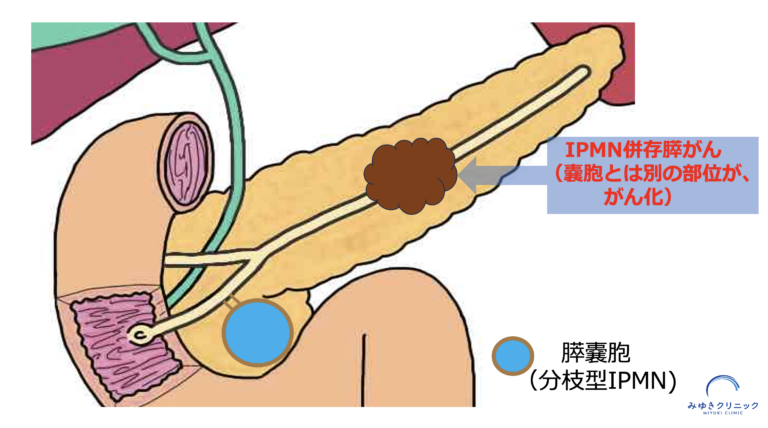
IPMNがある場合は、膵ぞう全体が膵がんを発生しやすい状態にあると考えられています。
IPMN併存膵がんの特徴は:
IPMN併存膵がんの特徴
- ✔ IPMN(嚢胞)とは離れた場所に発生する
- ✔ 通常の膵がんと同様の性質を持つ
- ✔ 明確な危険因子が分かっていない
- ✔ 経過観察開始から5年以上経過してから発生することもある
- ✔ 早期発見が難しい
- ✔ 発見が遅れると進行が早い
IPMN併存膵がんの症例
IPMN併存膵がんは、嚢胞とは離れた場所に発生するため、見逃されやすいことがあります。
当院では、超音波内視鏡(EUS)により早期発見につながった症例を経験しています。
IPMNと膵がんに関するよくあるご質問(FAQ)
Q. IPMNがあれば、必ず膵がんになりますか?
A. 必ずしも膵がんになるわけではありません。
多くのIPMNは良性で、すぐに治療が必要になることはありません。
しかし、
一部は膵がんへ進行する可能性があり
別の場所に膵がん(併存膵がん)が発生することもあります
そのため、
「放置する」のではなく、適切に経過観察を行うことが重要です。
Q. どのような人がIPMN由来膵がんになりやすいですか?
A. IPMNの悪性化リスクについては、ある程度明らかになっています。
IPMNの国際診療ガイドラインでは、悪性化しやすい特徴(危険因子)が示されています。
具体的には、
👉 悪性化のリスクが高い所見(High-risk stigmata)
👉 悪性化が疑われる所見(Worrisome features)
に分類されます。
👉 High-risk stigmata(悪性化の危険性が高い所見)について詳しく見る
👉 Worrisome features①(1〜5)について詳しく見る
👉 Worrisome features②(6〜10)について詳しく見る
これらの有無に応じて
・手術を行うか
・どの程度の間隔で経過観察を行うか
が判断されます。
※これらの因子は主に「IPMN由来膵がん」のリスク評価と考えられています。
Q. どのような人がIPMN併存膵がんになりやすいですか?
A. 現時点では、明確な危険因子は分かっていません。
IPMN由来膵がんとは異なり、
IPMN併存膵がんは「予測が難しい」のが大きな特徴です。
例えば、
IPMN(嚢胞)は大きくなるほど「由来膵がん」のリスクは上がりますが
併存膵がんは嚢胞の大きさと関係なく発生します
そのため、
- 1cm未満の小さな嚢胞でも発生する
- 経過観察中でも突然見つかる
といった特徴があります。
さらに重要なのは、
発見時には進行していることがあるという点です。
実際に、日本の専門施設で半年ごとにフォローしていても、
約3割は手術できない段階で発見されたと報告されています。
このように、
IPMN併存膵がんは、定期的にフォローしていても完全に防げるとは限らないため、注意が必要です。
現時点では、
嚢胞の大きさに関わらず、膵臓全体を評価する定期的な検査が重要と考えられています。
Q. どのような検査を受ければよいですか?
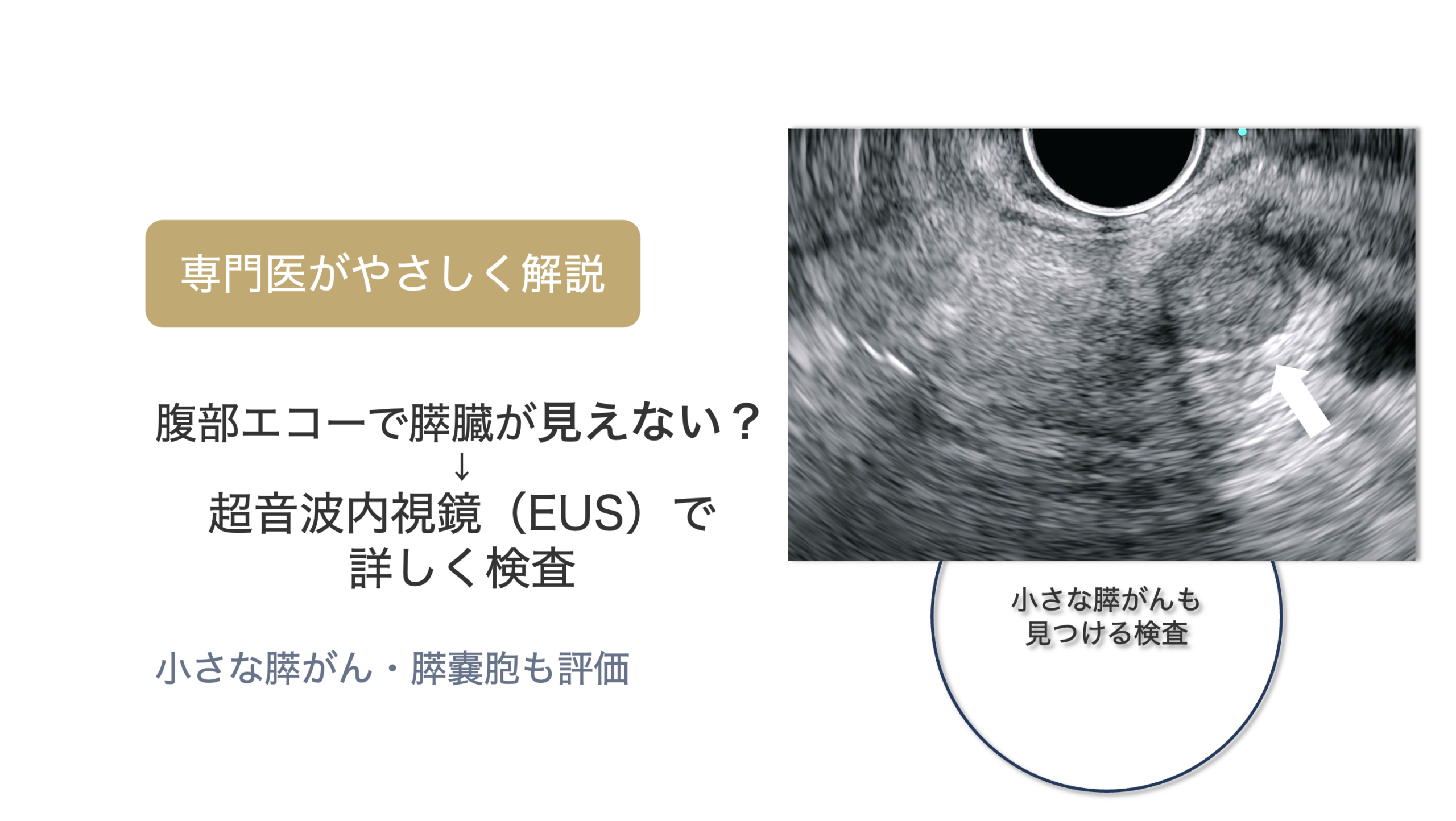
A. MRI(MRCP)と超音波内視鏡(EUS)の併用が有効です。
MRIは膵臓全体の評価に優れ、
EUSは小さな病変の検出に優れています。
👉 この2つを組み合わせることで、より精度の高い診断が可能になります。
注:本コラムの内容は、2026年3月29日時点での見解です。
IPMNや膵嚢胞を指摘された方へ
健診で膵嚢胞やIPMNを指摘された方、
経過観察中で詳しい検査が必要か迷っている方はご相談ください。
当院では、超音波内視鏡(EUS)による精密検査や、膵がんドックを行っています。
超音波内視鏡(EUS)年間430件(2025年)・累計2000件以上の検査経験をもとに診療を行っています。
<参考文献>
Tanaka S, et al. Pancreas 2024;53:e9-e15.
Yamaguchi K, et al. Int J Pancreatol 1997;22:227-31.
Oyama H, et al. Gastroenterology 2020;158:226-37.
Ohtsuka T, et al. Pancreatology 2024;24:1141-51.
Pergolini I, et al. Gastroenterology 2017;153:1284-94.
Assawasirisin C, et al. Ann Surg. 2025;281:154-60.