2025年1月27日
膵のう胞(IPMN)といわれて、
「がんになることはあるの?」
「どのくらいの間隔で検査すればいいの?」
「このままずっと通院が必要なの?」
と不安に感じている方も多いと思います。
IPMNの多くは悪性になるわけではありませんが、一部ではがん化することがあり、適切な経過観察が大切です。
2023年にはIPMNの国際診療ガイドライン(Kyoto Guidelines)が改訂され、検査間隔や経過観察終了の考え方にも新しい提案が示されました。
このコラムでは、新しいガイドラインをもとに、
・どのくらいの間隔で検査を行うのか
・どのような検査が必要なのか
・どのような場合に精密検査を検討するのか
を分かりやすく解説します。
・このまま経過観察でよいのか不安な方
・検査間隔が適切か知りたい方
・一度しっかり評価したい方
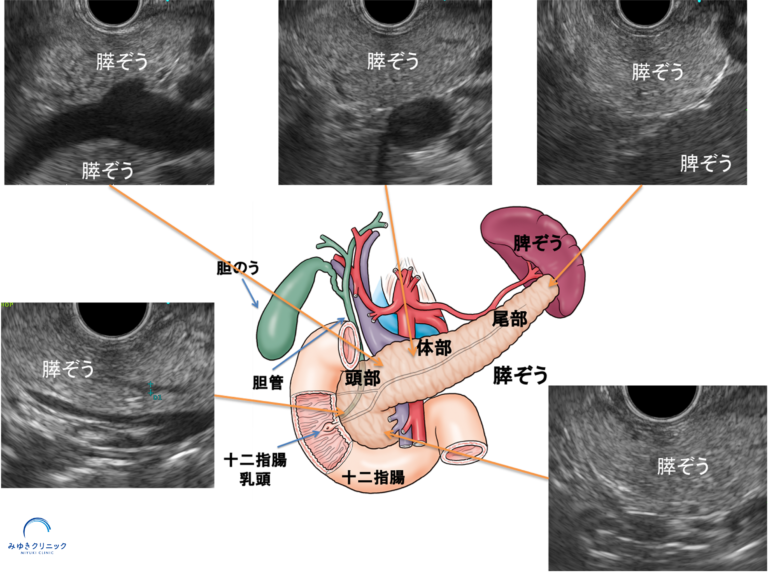
当院では、膵臓を詳しく観察できる超音波内視鏡(EUS)による精密検査を行っています。
IPMNと膵がんの関係
IPMN(膵管内乳頭粘液性腫瘍)は膵管の中にできるのう胞性病変ですが、
IPMNに関連する膵がんには
・IPMNそのものが悪性化して生じる場合(IPMN由来膵がん)
・IPMNとは別の場所に発生する場合(IPMN併存膵がん)
の2つがあります。
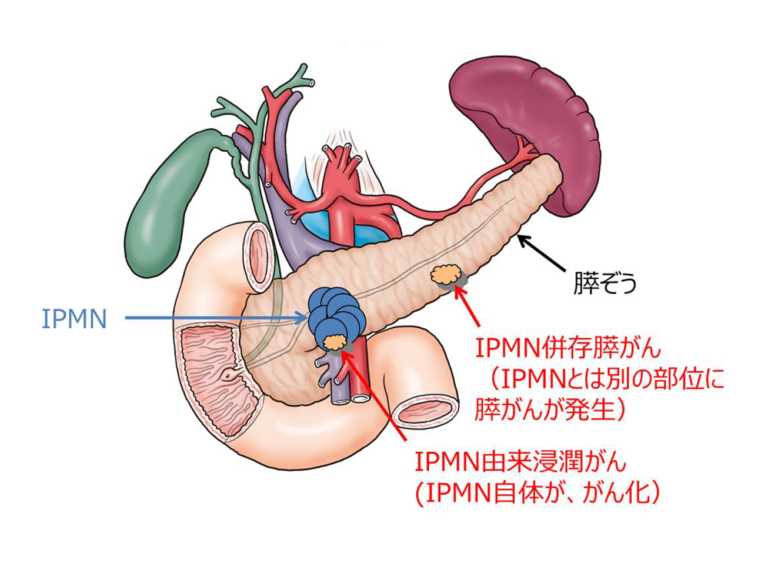
そのためIPMNでは、のう胞の大きさだけでなく、
👉 膵臓全体を意識した経過観察が重要です。
MRIだけでなく、必要に応じて超音波内視鏡(EUS)を組み合わせることで、より詳しく状態を評価することができます。
IPMNの管理(手術か経過観察か)
IPMN(膵管内乳頭粘液性腫瘍)の治療方針は、悪性化のリスク(がんになる可能性)を評価したうえで、 「手術」か「経過観察」かを判断します。
IPMNで手術を検討する場合
IPMNの唯一の根治的治療は、外科的切除(手術)です。
ただし、すべてのIPMNで手術が必要になるわけではありません。 以下のような場合に、手術が検討されます。
- 悪性化の危険性が高い所見(High-risk stigmata)がある場合
- 悪性化が疑われる所見(Worrisome features)があり、かつ以下に該当する場合
- 急性膵炎をくり返す
- 複数のリスク所見を認める
- 若年で手術が可能
※これらに該当した場合でも、すべての方に手術が必要になるわけではありません。
年齢や全身状態、患者さんのご希望などを踏まえて総合的に判断されます。
重要なポイントとして、ガイドラインでは「手術を考慮する」と表現されており、 これらの条件に当てはまったからといって、必ず手術が必要というわけではありません。
実際の診療では、年齢、持病、全身状態、手術の負担、生活の質(QOL)、患者さんのご希望などを踏まえて、 総合的に判断されます。
専門用語が多く分かりにくい部分については、以下のコラムで詳しく解説しています。
▶ IPMNガイドライン①(悪性化の高危険因子)
▶ IPMNガイドライン②(悪性化懸念所見①)
▶ IPMNガイドライン③(悪性化懸念所見②)
また、これらのリスク所見の評価には、MRIやCTだけでなく、 超音波内視鏡(EUS)による精密評価が重要になることがあります。
IPMNの経過観察
IPMNの多くはすぐに悪性化するわけではないため、 定期的な経過観察が行われます。
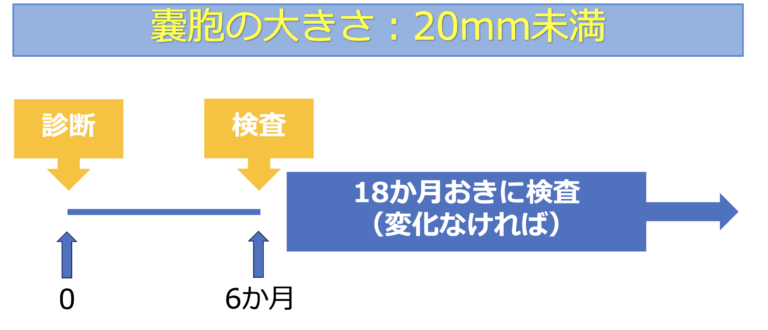
IPMNの悪性化リスクは、嚢胞の大きさと関連することが知られており、 新しいガイドラインでは、嚢胞径に応じて検査間隔が推奨されています。
実際の診療では、MRI(MRCP)を中心に、 必要に応じてCTや超音波内視鏡(EUS)を組み合わせて評価を行います。
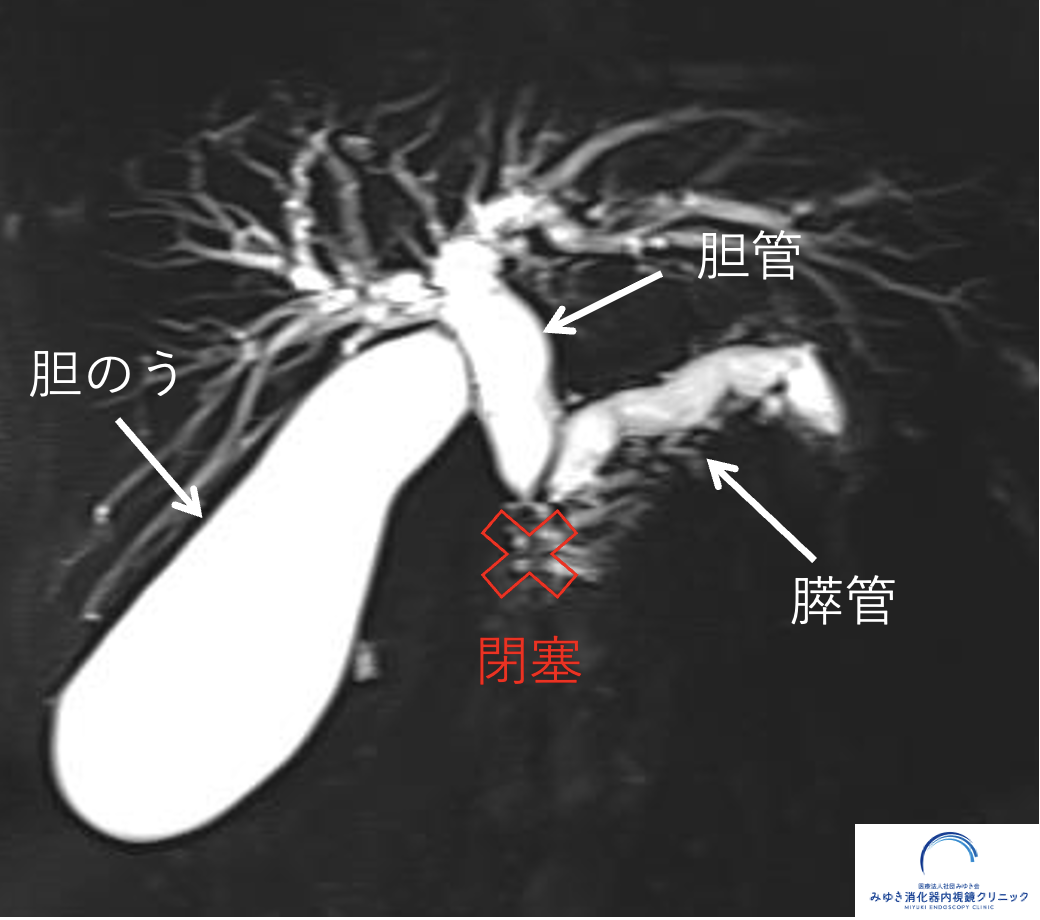
特に、膵管拡張や壁在結節が疑われる場合には、 より詳しい評価のためにEUSが行われることがあります。
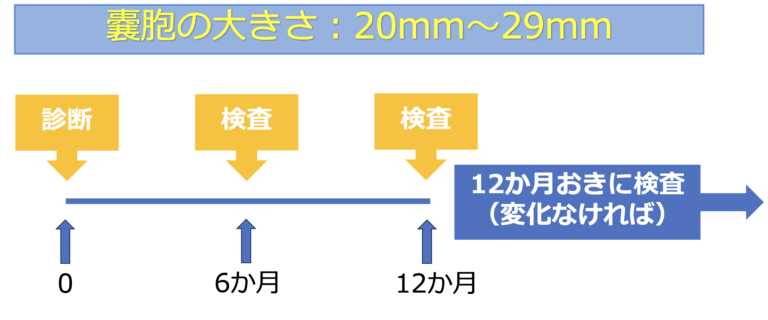
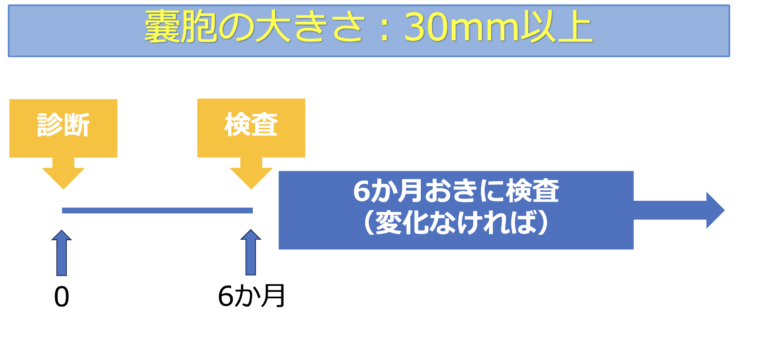
IPMNの経過観察はいつまで必要?
今回のガイドライン改訂での重要なポイントの一つが、 「経過観察の終了」という選択肢が提示されたことです。
これは、生涯にわたるフォローによる患者さんの負担や、 医療資源の問題などを背景としています。
以下のすべてを満たす場合には、経過観察の終了が検討されます。
✔ 嚢胞の大きさが20mm未満
- ✔ 悪性化を示唆する所見がない
- ✔ 5年間変化がない
ただし、実際には
✔ IPMN併存膵がんのリスク
- ✔ 年齢や全身状態
- ✔ 余命
- ✔ 患者さんの希望
などを総合的に考慮して判断されます。一律に終了できるわけではありません。
一方で、手術が困難な場合や余命が限られる場合には、 経過観察の中止が検討されることもあります。
これは、IPMNフォローの目的が 「手術可能な段階で膵がんを見つけること」にあるためです。
IPMNの経過観察に関するQ and A
Q・経過観察ではどのような検査を行いますか?
A・主にMRI(MRCP)を中心とした画像検査と血液検査を行います。
IPMNの経過観察の目的は、手術が可能な段階で膵がんを見つけることです。
ガイドラインではMRIでの経過観察が推奨されており、変化があった場合にCTや超音波内視鏡(EUS)を追加する方法が示されています。
一方で、実際の診療では医療機関の方針や患者さんの状況に応じて、検査方法は調整されます。
特に、膵管拡張や壁在結節が疑われる場合などには、超音波内視鏡(EUS)による精密評価が重要になることがあります。
当院では、初回にMRIとEUSの両方を行い、その後はMRIとEUSを交互に行うことが多く、より詳しく膵臓を評価しています。
超音波内視鏡(EUS)については、こちらのコラムでも詳しく解説しています。
▶ MRIやCTとの違いはこちら
Q・悪性化が疑われる場合、どのくらいの間隔で検査しますか?
A・通常は1〜6か月間隔での検査が推奨されます。
悪性化が疑われる所見がある場合は、リスクの程度に応じて短い間隔で経過観察を行います。
嚢胞径が30mm以上の場合には、6か月ごとの検査が目安とされています。
一方で、それ以外の所見については明確な間隔は示されておらず、患者さんの状態や施設の方針に応じて個別に判断されます。
Q・小さいIPMNでも、検査間隔を長くして大丈夫ですか?
A・必ずしも安全とは言えず、やや短めの間隔での経過観察が勧められます。
IPMNに関連する膵がんには、
- IPMNそのものががん化する「IPMN由来膵がん」
- IPMNとは別の場所に発生する「IPMN併存膵がん」
の2種類があります。
ガイドラインの検査間隔は主にIPMN由来膵がんを対象に設定されていますが、 IPMN併存膵がんは嚢胞の大きさに関係なく発生します。
そのため実臨床では、6か月前後の間隔で経過観察を行う施設が多いとされています。
Q・変化がなければ5年で経過観察を終了しても大丈夫ですか?
A・一概に安全とは言えず、慎重な判断が必要です。
新しいガイドラインでは、一定の条件を満たす場合に 経過観察の終了を検討できるとされています。
しかし、研究では小さなIPMNであっても、 長期的には膵がんの発生リスクが一般人口より高いことが報告されています。
東京大学の報告では、嚢胞径14mm以下のIPMNでも、 10年で4.6%、15年で7.4%の発がん率とされています。
特に注意が必要なのは、IPMNとは別の部位に発生する膵がん(IPMN併存膵がん)です。
IPMN併存膵がんは、嚢胞の大きさに関係なく発生し、 進行した状態で見つかることもあります。
そのため、手術が可能な年齢や全身状態であれば、 5年で区切らずに経過観察を継続することも検討されます。
「経過観察はいつまで続けるべきか?」は、多くの方が悩まれるポイントです。
この点については、以下のコラムで詳しく解説しています。
Q・IPMNといわれたら、超音波内視鏡(EUS)は受けた方がいいですか?
A・すべての方に必須ではありませんが、詳しい評価が必要な場合には有用です。
MRIやCTで評価が不十分な場合や、膵管拡張、壁在結節が疑われる場合には、 EUSによる精密検査が役立つことがあります。
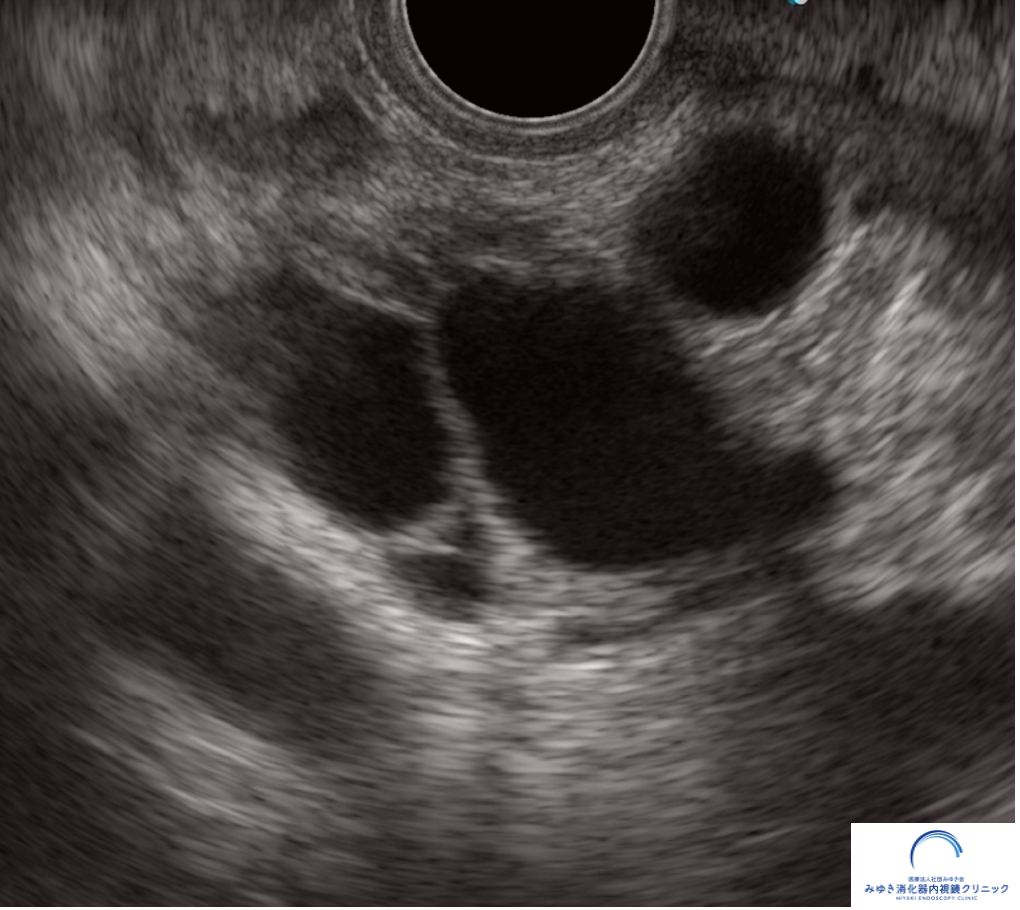
EUSは胃や十二指腸から膵臓を近い距離で観察できるため、 小さな変化や微細な異常の評価に優れています。
当院では、IPMNを初めて指摘された場合には、 嚢胞の性状評価に加えて、小さな腫瘍などの見落としがないかを確認する目的で、原則としてEUSを行っています。
「このまま経過観察でよいのか不安な方」や「一度しっかり評価したい方」は、専門的な検査をご検討ください。
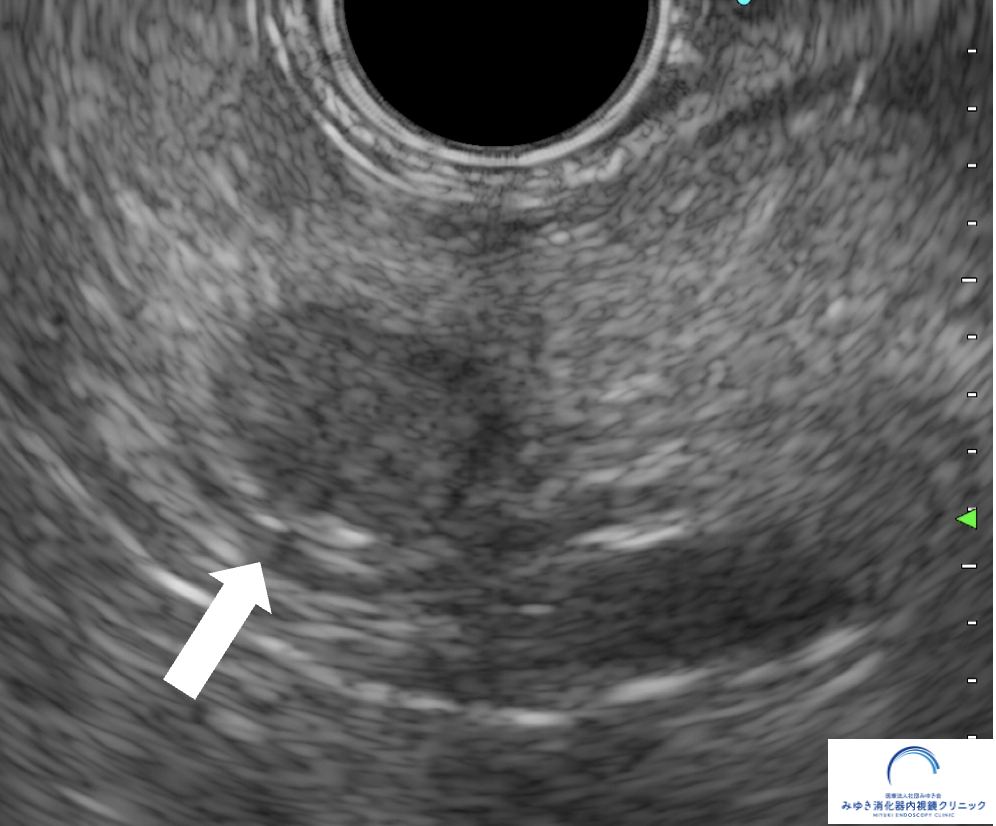
症例:小さな膵がんが見つかったケース
他院の腹部エコーで膵嚢胞を指摘され、当院で超音波内視鏡(EUS)による精密検査を行いました。
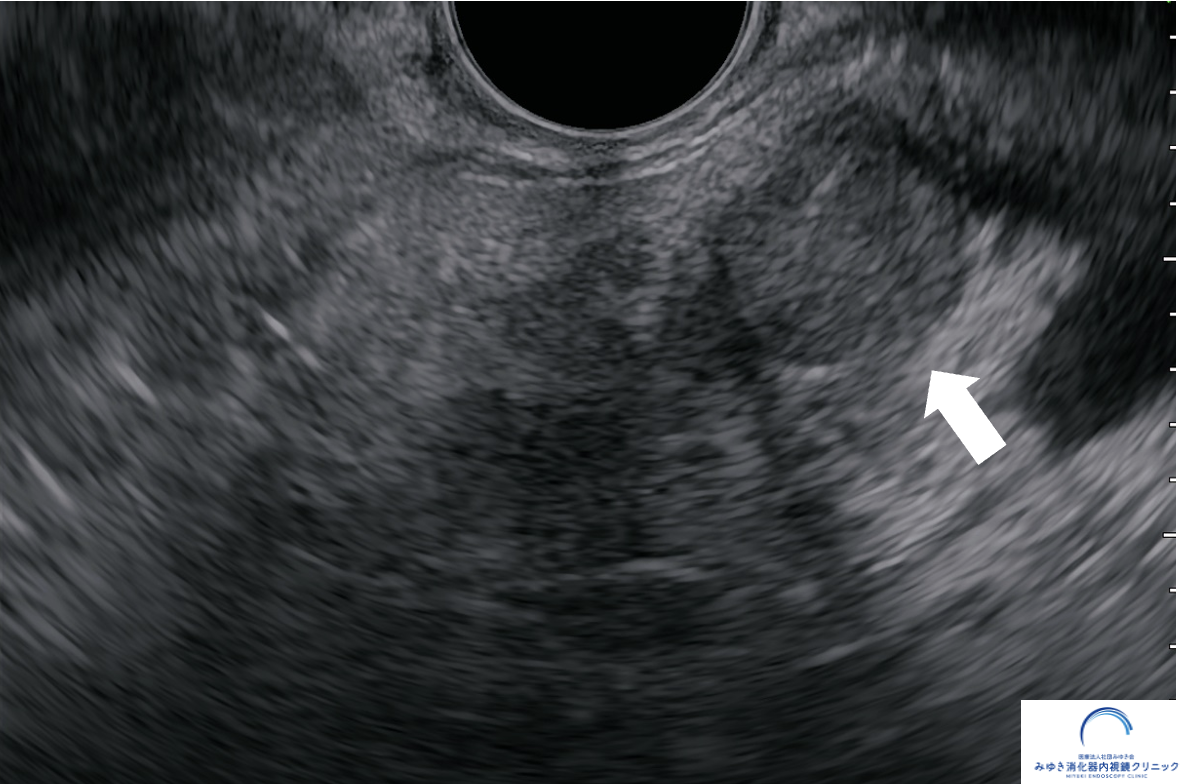
他院の腹部エコーで膵嚢胞を指摘され、当院で超音波内視鏡(EUS)による精密検査を行いました。膵臓に約10mmの腫瘍を認め、超音波内視鏡下穿刺吸引法(EUS-FNA)でがん細胞を確認しました。手術の結果、ステージ1の膵がんと診断され、早期発見につながった症例です。
このように、通常の検査では見つかりにくい小さな病変も、EUSによって発見できることがあります。
当院では、膵臓を詳しく調べる超音波内視鏡(EUS)を行っています。
MRIだけでは評価が難しい場合にも、膵のう胞の性状や小さな腫瘍の有無を詳しく確認できます。
・累積2000件以上
※お電話では診療内容の詳細なご相談にはお答えできない場合があります
参考文献
Ohtsuka T, et al. Pancreatology 2024;24:255-70.
Oyama H, et al. Gastroenterology 2020;158:226-37.
Hamada T, et al. Clinical Gastroenterol Hepatol 2024; 22:2413-23
国際膵臓学会ワーキンググループ(田中 雅夫訳).エビデンスに基づくIPMN国際ガイドライン 2024版. 医学書院