2024年11月30日
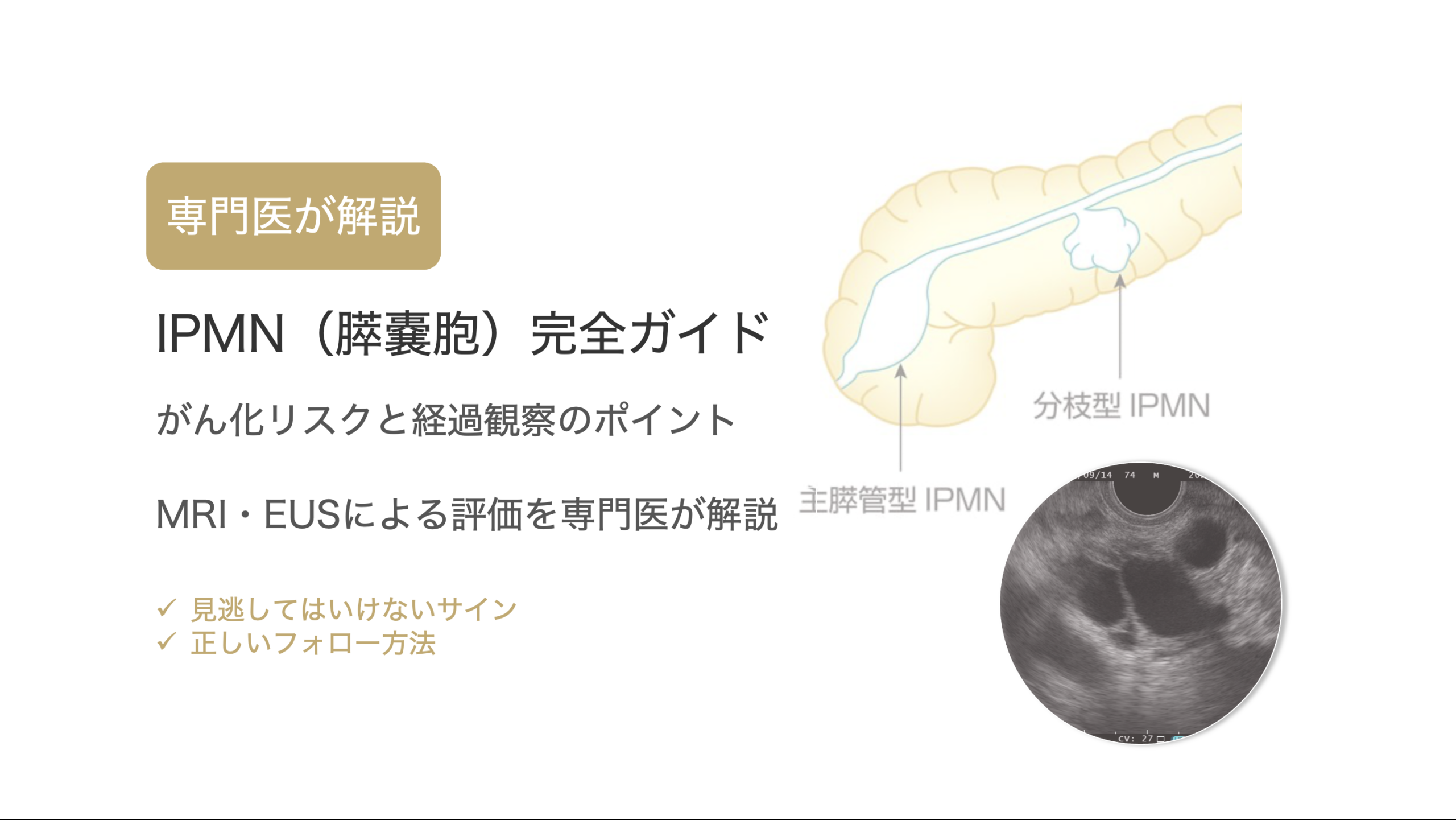
2023年に、膵管内乳頭粘液性腫瘍(IPMN)の国際診療ガイドラインが改定されました。
IPMNを指摘された方の中には、
- 「このまま様子を見てよいのか」
- 「手術が必要になるのか」
- 「膵がんになる可能性はどのくらいか」
と不安に感じている方も多いと思います。
今回のガイドラインでは、
👉IPMNが膵がん(悪性化)に進む可能性をどのように見極めるか
が重要なポイントとして整理されています。
IPMNの悪性化予測因子は、大きく次の2つに分けられます。
- ・膵がん(悪性化)のリスクが高いサイン(High-risk stigmata)
- ・悪性化が懸念され、精密検査が勧められるサイン(Worrisome features)
「高危険群(High-risk stigmata)」については、こちらのコラムで詳しく解説しています。
本コラムでは、
👉「すぐに手術ではないが、精密検査(特に超音波内視鏡:EUS)が必要となるサイン」
である
悪性化の懸念される所見(Worrisome features)について解説します。
IPMNの悪性化の懸念される所見とは
IPMN悪性化予測因子としては、悪性化の危険性が高い因子(High risk stigmata)と悪性化の懸念される所見(Worrisome features)に分けられます。
最新のガイドラインでは、悪性化の懸念される所見として、以下の10所見が選ばれています。
IPMNで注意が必要な「要精査サイン(Worrisome features)」
ここで大切なのは、
👉これらの所見があるからといって、すぐに手術が必要になるわけではないということです。
これらは、
👉「もう少し詳しく調べた方がよいサイン」
と考えると分かりやすいです。
そのため、
👉超音波内視鏡(EUS)などで詳しく評価することが重要になります。
その結果によって、経過観察でよいのか、治療を検討すべきかを判断していきます。
① 急性膵炎の合併
👉IPMNに急性膵炎を合併している場合は、悪性化との関連が疑われるため注意が必要です。
急性膵炎とは、膵臓で作られる消化酵素が膵臓自身や周囲の組織を傷つけてしまう病気です。
「おなかの火傷」と表現されることもあり、
- 強い腹痛
- 背中の痛み
- 吐き気・嘔吐
などの症状が見られます。
急性膵炎では、強い腹痛や背中の痛みなどの症状が出ることがあります。
重症の場合には入院治療が必要となり、 👉命に関わることもある病気です(重症膵炎の死亡率は約10%と報告されています)。
IPMNは、粘液(ねばりのある液体)を産生する腫瘍です。

IPMNの粘液は糸を引くような性状(string sign)を示すことがあります。アメリカでの写真です。
本来、膵管の中にはさらさらした膵液が流れていますが、 👉IPMNの粘液が膵管の流れを妨げることで、急性膵炎を引き起こすことがあります。
実際の報告では、
- 多施設研究:急性膵炎合併 7.2%(99/1379例)
- 九州大学:手術例の13%で急性膵炎を合併(悪性例で多い)
👉急性膵炎を伴うIPMNでは、悪性の頻度が高い可能性が示されています。
ただし、
- 飲酒
- 胆石
など、急性膵炎の原因はIPMN以外にも多く存在します。
👉急性膵炎の原因が必ずしもIPMNとは限りません。
一方で、
👉他に明らかな原因がなく、急性膵炎を繰り返している場合には、IPMNが原因と考え、手術が検討されることがあります。
② 血清CA19-9の上昇
👉血清CA19-9が上昇している場合、IPMNの悪性化が疑われることがあります。
CA19-9は、膵がんで上昇することがある腫瘍マーカーのひとつです。
IPMNにおいても、CA19-9が高い場合には悪性化している可能性が考えられます。
ただし、ここで重要なポイントがあります。
👉CA19-9は「万能な検査」ではありません。
- 悪性IPMNでも上昇しないことがある(感度が高くない)
- 良性の病気でも上昇することがある
(例:肺疾患、婦人科疾患、胃がん、大腸がん など)
そのため、
👉CA19-9の値だけで良悪性を判断することはできません。
実際には、
- 画像所見(特に壁在結節や膵管拡張)
- 症状
- 他の検査結果
をあわせて、総合的に判断していきます。
東京大学の報告でも、
👉CA19-9はIPMNの早期がんの発見には有用とは言えない
とされています。
したがって、
👉CA19-9が上昇している場合には注意が必要ですが、最も重要なのは画像検査による評価です。
③ 過去1年以内の糖尿病の新規発症または急性増悪
👉新たに糖尿病を発症した場合や、急に悪化した場合には、膵がん(悪性化)のサインである可能性があるため注意が必要です。
これは今回のガイドラインで新たに加えられた重要な所見です。
これまでも、
- 糖尿病が新たに発症した
- これまで安定していた糖尿病が急に悪化した
といった変化は、膵がんとの関連が指摘されており、注意すべきサインとして知られてきました。
このことは私の以前のコラムでも強調しています。
また、膵嚢胞(IPMN)においても、新規の糖尿病発症が悪性化と関連することが報告されています。
ただし、糖尿病の変化があったからといって、必ずしも膵がんや悪性化を意味するわけではありません。
しかし、膵がんが隠れている可能性は否定できないため、
放置せず、MRIや超音波内視鏡(EUS)などによる精密検査を受けることが重要です。
④ 嚢胞径:30mm以上
👉嚢胞の大きさが30mm以上になると、
IPMNの悪性化リスクが高くなるため注意が必要です。
一般的に、嚢胞は大きくなるほど悪性化のリスクが上昇すると考えられています。
その中でも、30mm以上は一つの重要な目安とされており、
経過観察だけでよいのか、精密検査や治療を検討すべきかを慎重に判断する必要があります。
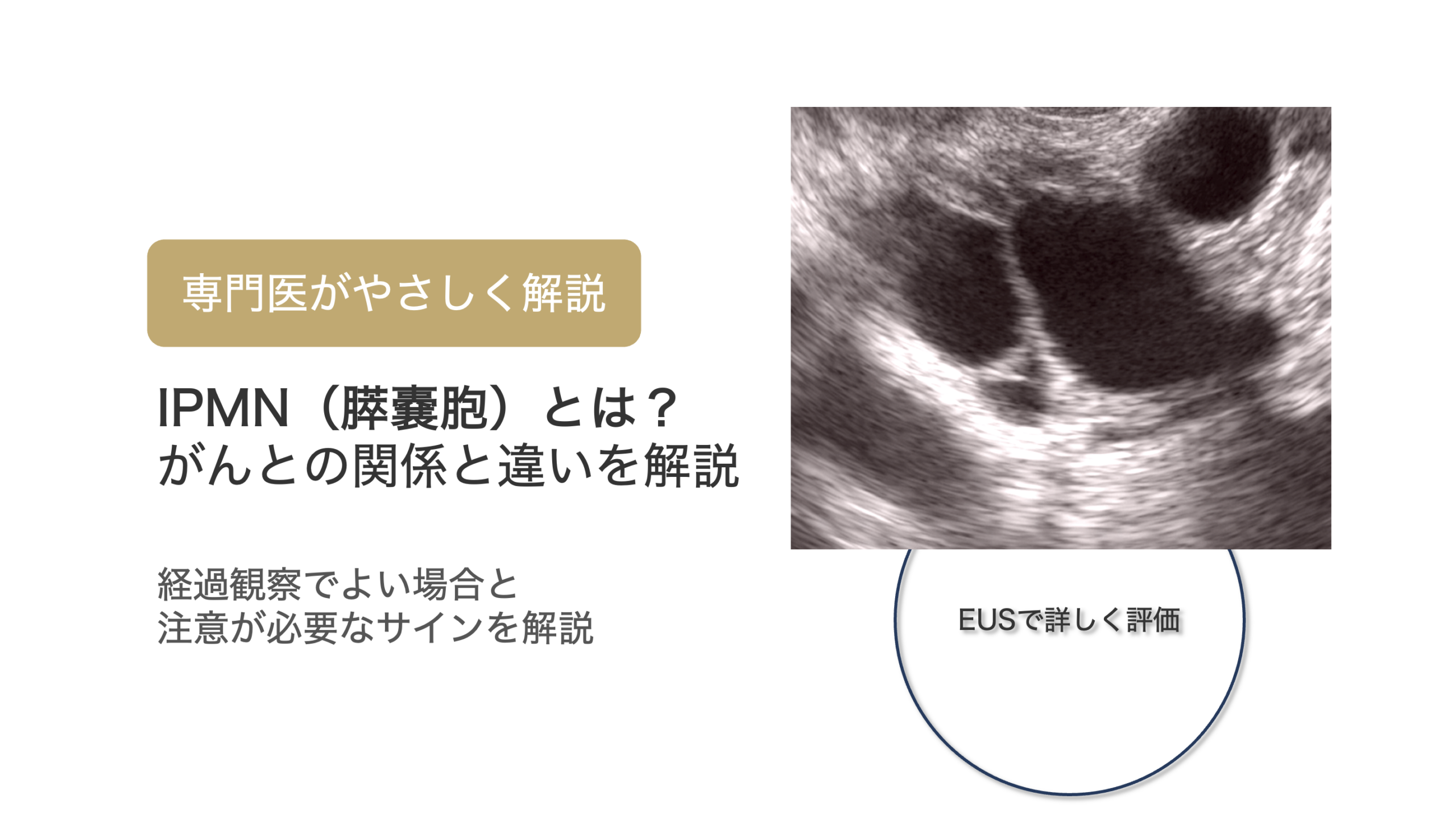
⑤ 造影される5mm未満の壁在結節
壁在結節とは、嚢胞の壁がポリープ様に盛り上がった部分です。
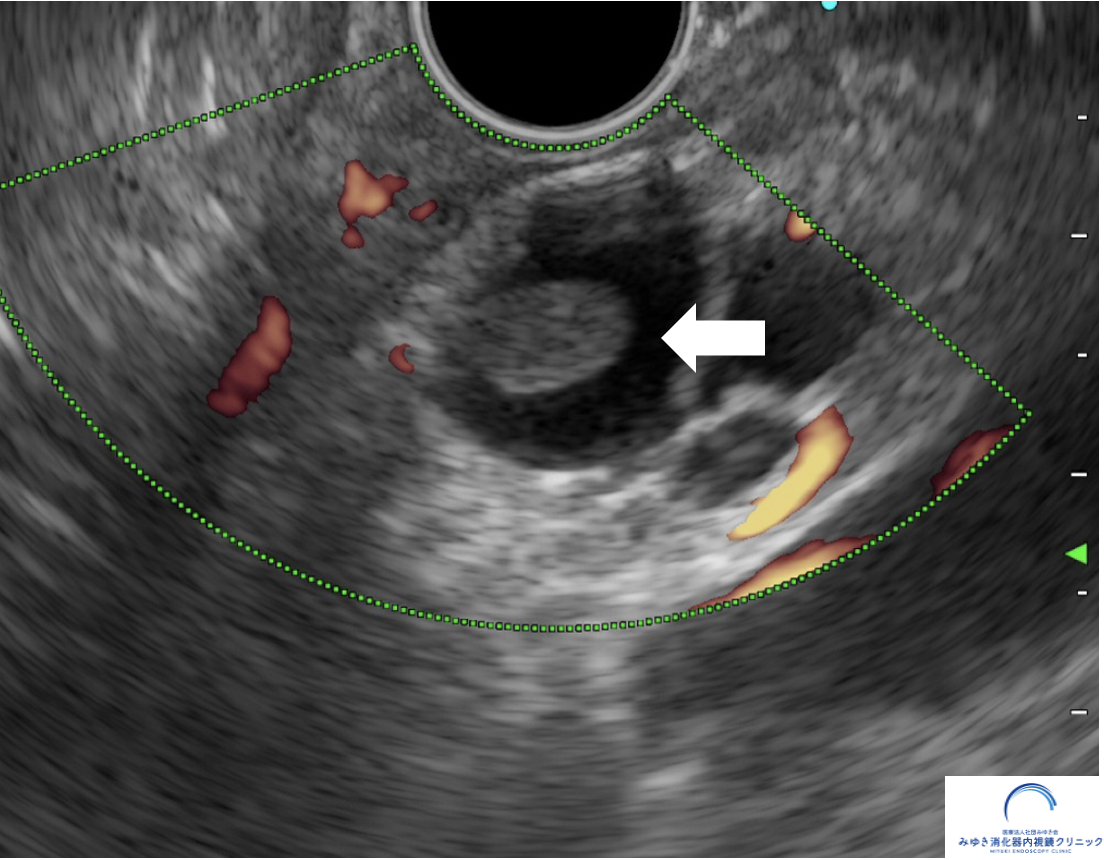
図:膵嚢胞の内部にみられる壁在結節(ポリープ状の隆起)のイメージ
結節の存在は悪性化が疑われる重要な兆候で、結節の高さと悪性化が相関するとされています。
しかし結節が何mm以上あれば悪性化の危険性が高いかは、まだ十分な結論が出ていません(5mm以上なのか、10mm以上なのか)。
今回のガイドラインでは、5mm未満の壁在結節はIPMN悪性化の懸念される所見として、“弱く”推奨されています。
そのため、小さな結節であっても軽視せず、
造影MRIや超音波内視鏡(EUS)による詳細な評価が重要です。
・膵嚢胞の中に結節があると言われた
・嚢胞が大きくなっていると言われた
→ 一度、膵臓の精密検査(EUS)をご検討ください
IPMN悪性化の懸念される所見(①〜⑤)に関するQ&A
Q.IPMNの大きさが30mm以上ある場合、手術が必要ですか?
A.嚢胞の大きさだけで手術になるわけではありません。
以前は、嚢胞が30mm以上の場合には手術が検討されることが多くありました。
しかし、実際には手術を行っても完全に良性であったケースも少なくなく、近年では「大きさだけ」を理由に手術を行うことには慎重な考え方が主流となっています。
現在は、嚢胞の大きさに加えて、
- 症状の有無(黄疸・急性膵炎など)
- 壁在結節の有無や高さ
- 主膵管の太さ
などを総合的に評価し、手術の適応を判断します。
<腹部MRI>

80代後半の方。膵頭部に最大径58mmのIPMNを認めます。
<超音波内視鏡(EUS)>
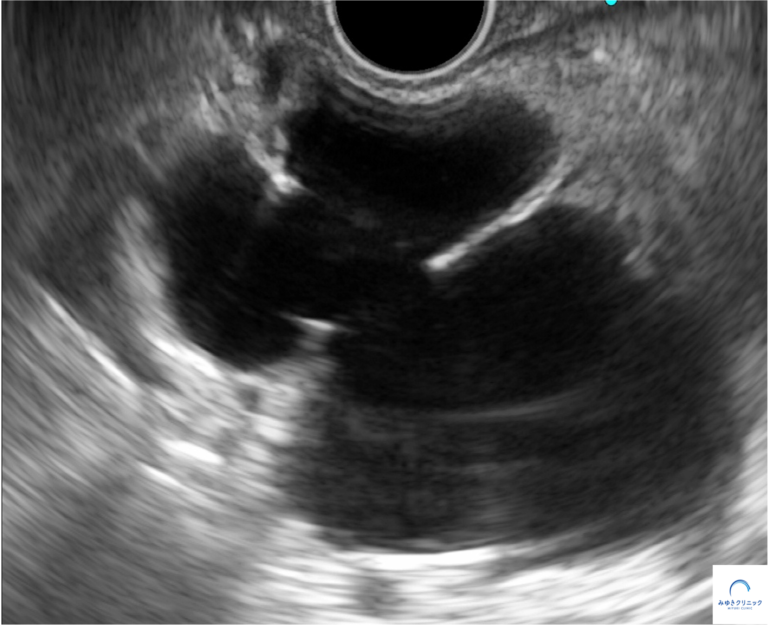
超音波内視鏡では明らかな壁在結節を認めません。
この方は、ご高齢で無症状であり、かつ壁在結節を認めなかったため、手術は行わず経過観察となっています。
Q.IPMNはどのくらいの頻度で検査すればよいですか?
A.嚢胞の大きさや所見によって異なります。
IPMNの経過観察の間隔は、嚢胞の大きさや壁在結節の有無などによって変わります。
一般的には、問題が少ない場合は6ヶ月〜1年ごとの検査が推奨されますが、リスクが高い場合にはより短い間隔でのフォローが必要になることもあります。
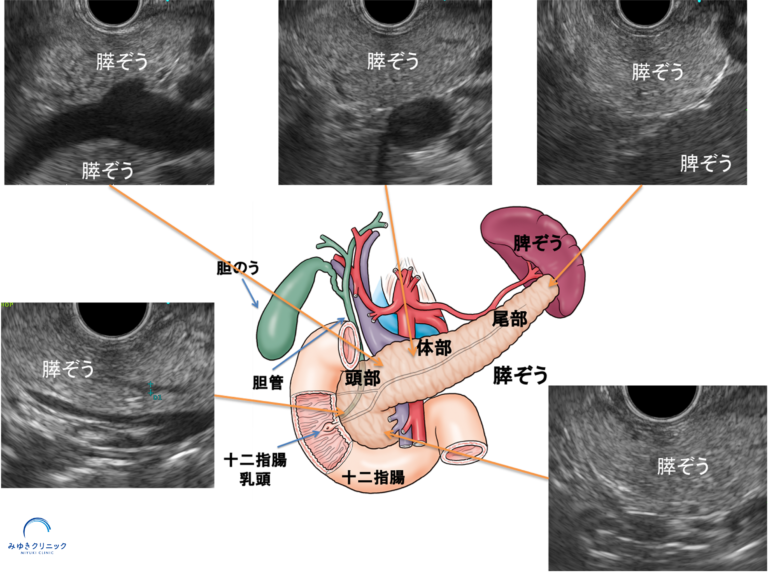
当院では、MRIと超音波内視鏡(EUS)を組み合わせて、適切なタイミングでの経過観察を行っています。
Q.IPMNはすべてがんになりますか?
A.すべてががんになるわけではありません。
IPMNの多くは良性で経過することが知られています。
ただし、一部は時間とともに悪性化する可能性があるため、定期的な経過観察が重要です。
特に「要精査サイン(Worrisome features)」がある場合には、より慎重な評価が必要となります。
Q.どのような場合に超音波内視鏡(EUS)が必要ですか?
A.より詳しい評価が必要な場合に行います。
IPMNが疑われる場合でも、すべての方にEUSが必要というわけではありません。
しかし、以下のような場合には、EUSによる精密検査が推奨されます。
- 嚢胞が30mm以上と大きい場合
- 壁在結節が疑われる場合
- 主膵管の拡張がある場合
- 糖尿病の新規発症や急激な悪化がある場合
- 腫瘍マーカー(CA19-9)が上昇している場合
また当院では、初回の評価としてEUSを行うことで、壁在結節の有無や大きさを正確に評価し、膵臓全体を詳しく観察するようにしています。
これにより、小さな膵がんなど他の病変が隠れていないかも確認することができ、その後の経過観察の方針をより適切に決定することが可能になります。
※悪性化の懸念される所見⑥〜⑩については、別コラムで詳しく解説します。
IPMNについてさらに詳しく知りたい方へ
IPMNとは?膵嚢胞との違い・がんとの関係
IPMN悪性化の危険性が高い因子(High-risk stigmata)
IPMNで注意が必要な要精査サイン②(6〜10)
IPMNの経過観察について
IPMNと膵がんの関係とは?
IPMNは、嚢胞の大きさや壁在結節、主膵管径など複数の所見をあわせて評価することが重要です。あわせてご覧ください。
このような所見を指摘された方へ
嚢胞の増大や膵管の変化などを指摘された場合、
一度、膵臓の精密検査を受けることをおすすめします。
※検査の適応については診察のうえで判断いたします
参考文献
Oyama H, et al. J Gastroenerol 2023;58:1068-1080.
Ohtsuka T, et al. Pancreatology 2024;24:255-70.
Hamada T, et al. Clin Gastroenterol Hepatol 2024;22:2413-23.