2024年6月30日
IPMN(膵管内乳頭粘液性腫瘍)の経過観察では、膵がんの早期発見が重要です。
しかし腹部エコーやMRI、CTでは見つけにくい小さな病変もあります。
本記事では、EUS(超音波内視鏡)で早期発見した実際の症例をもとに、IPMNの方が受けるべき検査を専門医が解説します。
症例
70代の男性の方です。 当院にて糖尿病の治療を受けていました。
当院で腹部エコーを行ったところ、膵臓に嚢胞を認めました。
腹部MRI検査では、膵臓に嚢胞を多数認め、分枝型膵管内乳頭粘液性腫瘍(IPMN)と診断しました。
この時点では、膵がんを疑う所見はなく、経過観察となりました。
その半年後のMRI検査で膵管の軽度拡張を認めました。
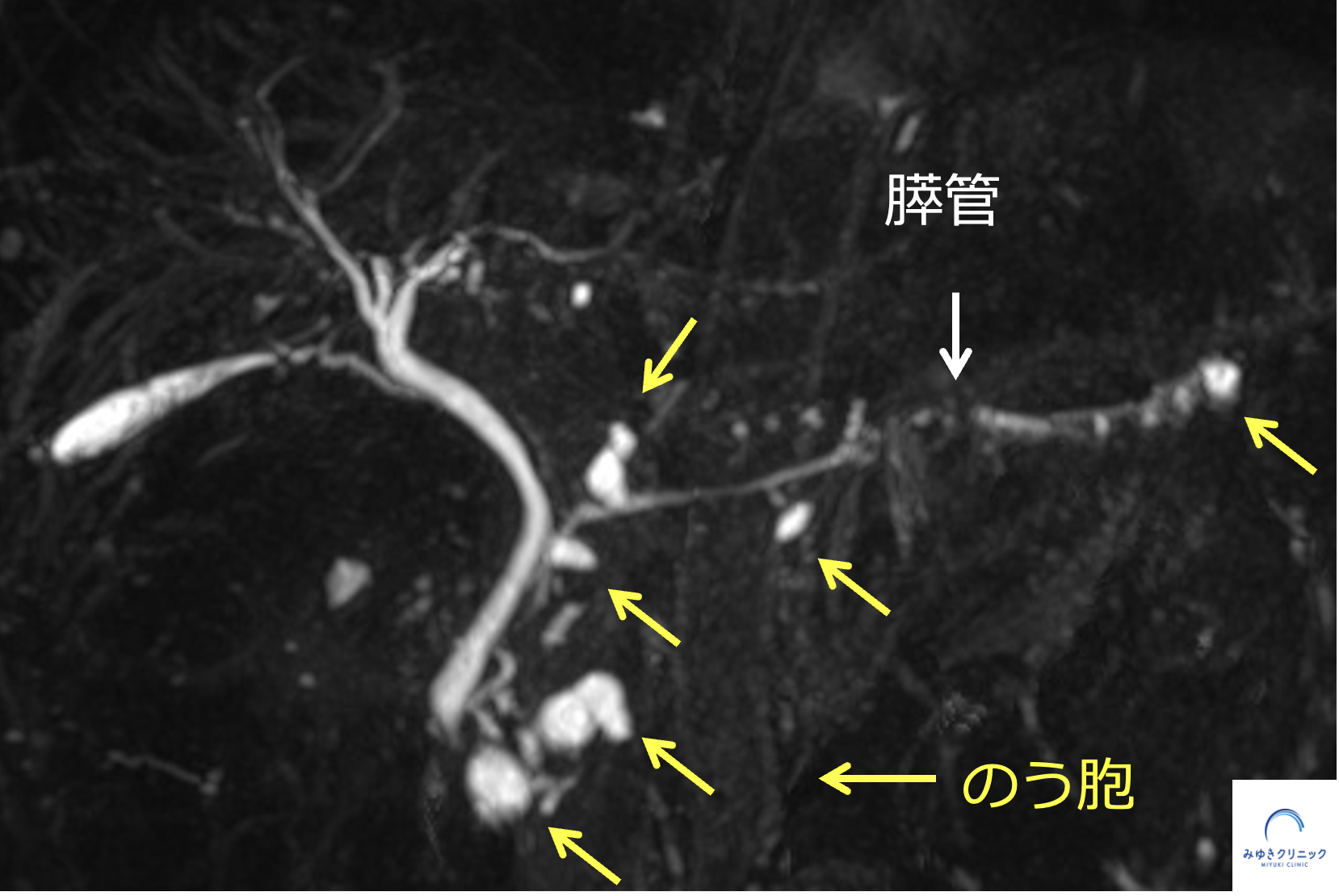
MRI検査で膵管の軽度拡張を認めた所見
大学病院で膵液の細胞診を行いましたが、がん細胞は認めませんでした。
そのため、再度、経過観察となりました。
さらに半年後のMRI検査では、膵管の一部に狭窄を認め、狭窄部より尾側の膵管はさらに拡張していました。

MRI検査で膵管の狭窄と尾側膵管の拡張を認めた所見
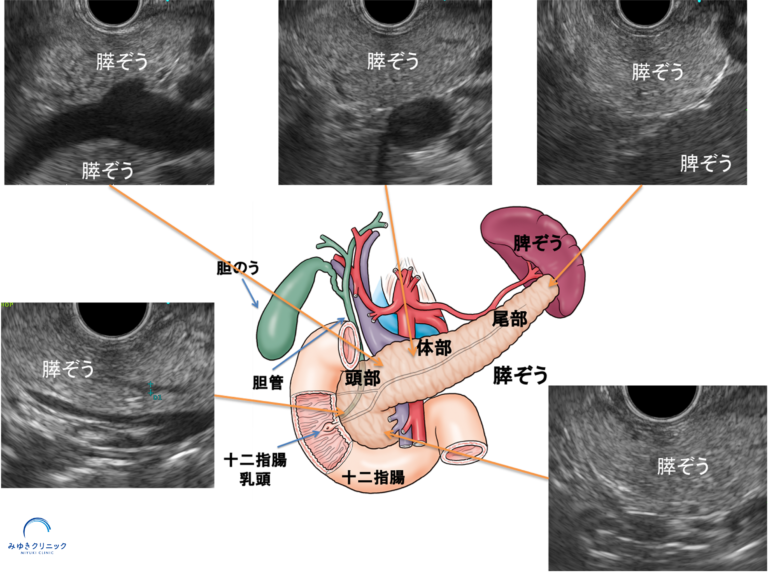
当院で超音波内視鏡(EUS)検査を行ったところ、膵ぞうに約15mmの腫瘍を認めました。 腫瘍は、もともとの嚢胞とは離れた部位に存在していました。
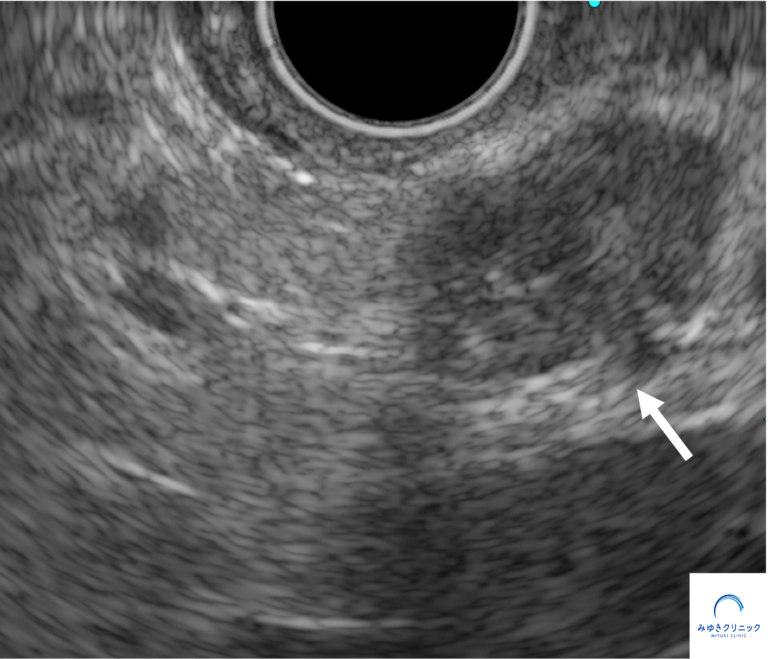
超音波内視鏡(EUS)で膵臓に約15mmの腫瘍を認めた所見
このような小さな腫瘍は、MRIやCTでは描出が難しいことがあります。
膵臓に約15mmの腫瘍を認め、手術の結果、ステージ1の膵がんと診断されました。
EUSによる精密検査が早期発見につながった症例です。
👉 MRIでは異常の変化を捉え、EUSで腫瘍を発見することができました。
この超音波内視鏡検査所見から、分枝型IPMNに併存する膵がんと考え、日本医科大学多摩永山病院外科の横山 正先生に手術していただきました。
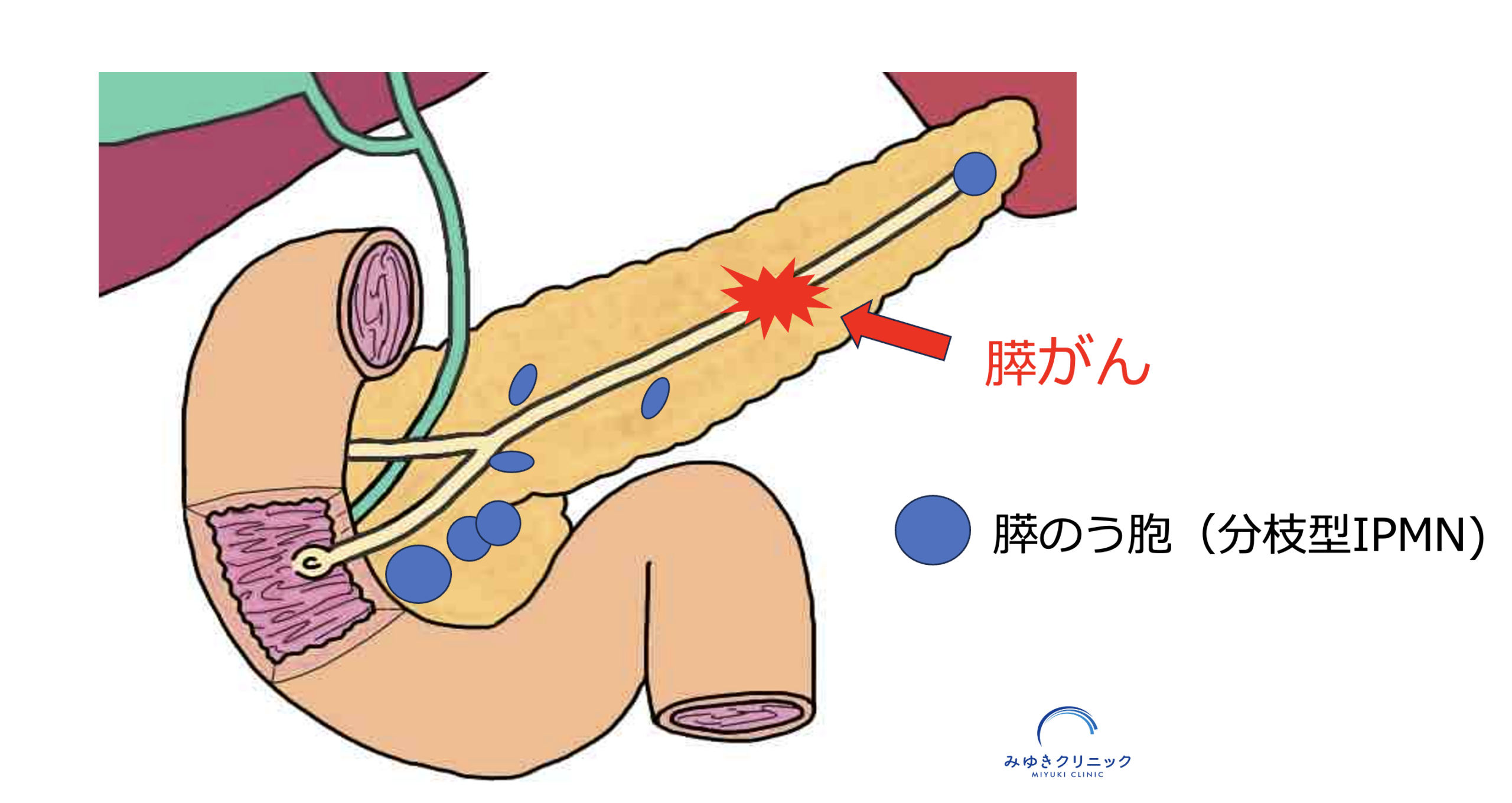
本症例のシェーマ:IPMNとは別の部位に膵がんが発生していました
この症例では、膵のう胞(IPMN)とは別の部位に膵がんが発生していました。 最終診断はステージ1の膵がんでした。 手術後5年が経過していますが、再発は認めていません。 現在も当院で定期的に膵ぞうの画像検査を続けています。
分枝型膵管内乳頭粘液性腫瘍(IPMN)併存膵がん
- 膵のう胞とは別の部位に発生する通常の膵がん
- 膵のう胞の大きさに関係なく発生する
- IPMNの診断から5年以上経過しても発生する
- 超音波内視鏡(EUS)は小さな併存膵がんの診断に有用
膵臓には、嚢胞(液体の入った袋)を呈する様々な疾患があります。
▶️ 膵嚢胞性疾患についてはこちらで解説しています。
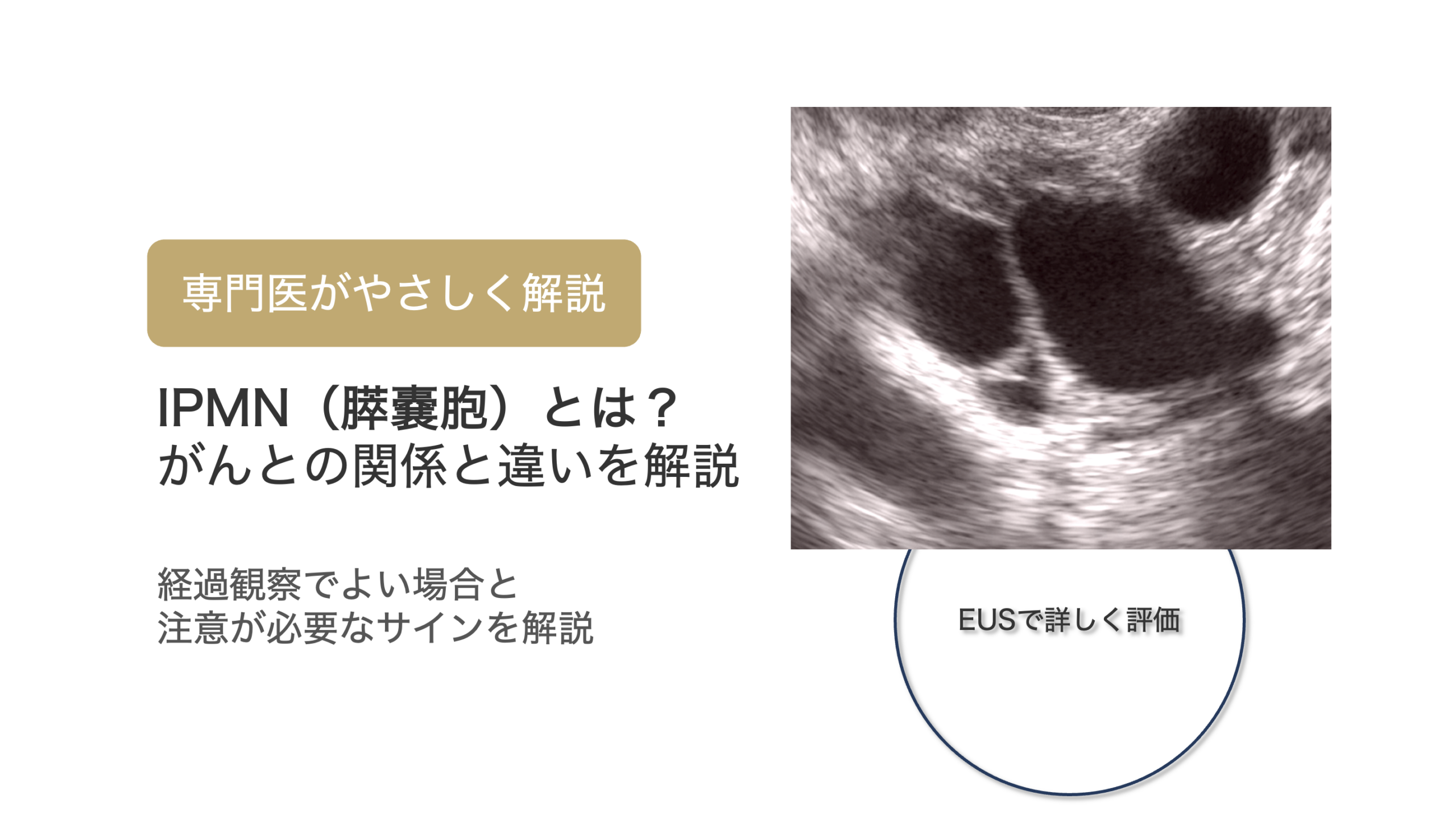
膵嚢胞性疾患の中でも、膵管内乳頭粘液性腫瘍(IPMN)はもっとも頻度が多く、
偶然に見つかった膵嚢胞の約80%はIPMNとされています。
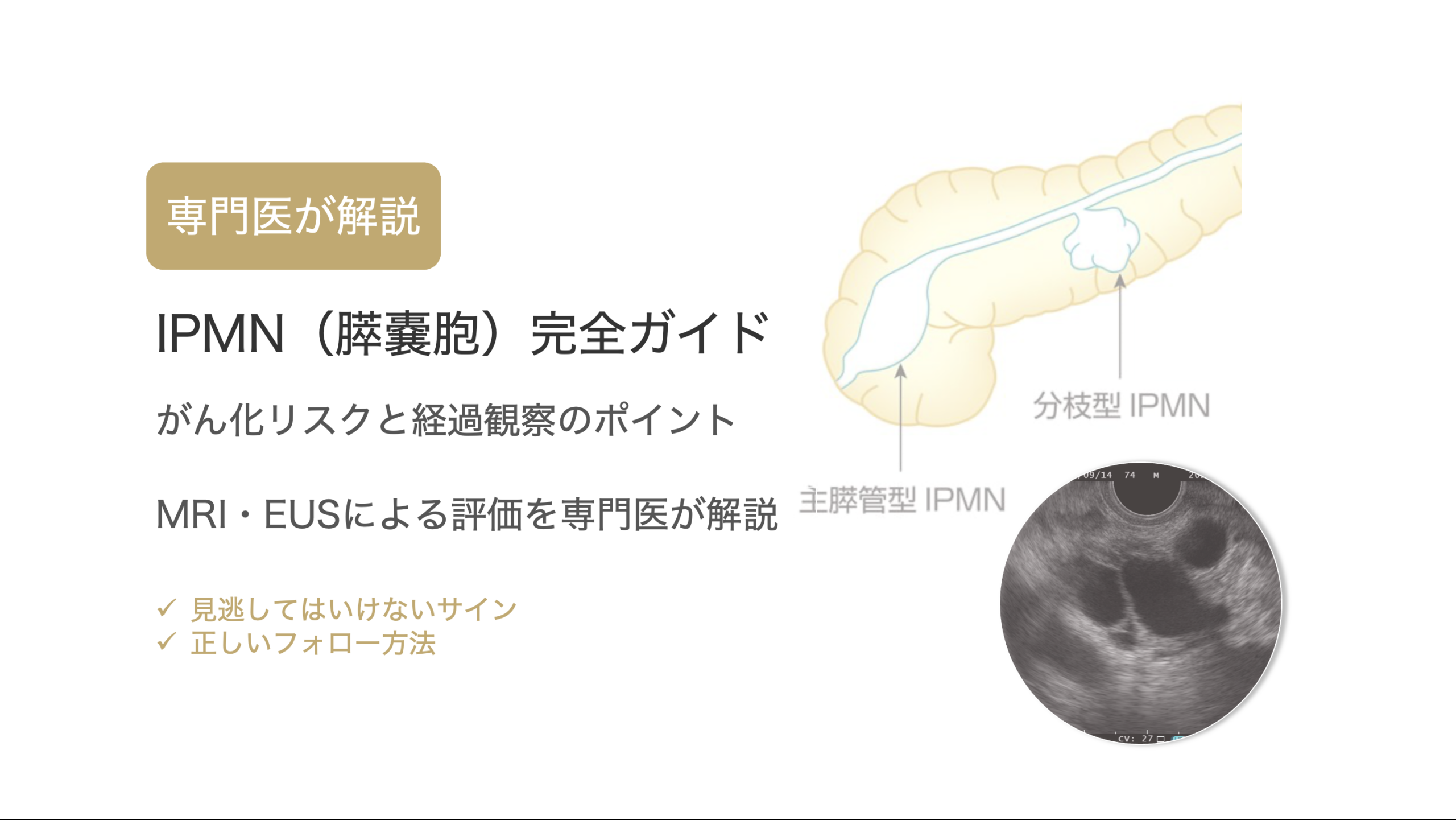
IPMNの種類
IPMNは、主膵管型と分枝型に大別され、それぞれ発生する場所や悪性化のリスクが異なります。
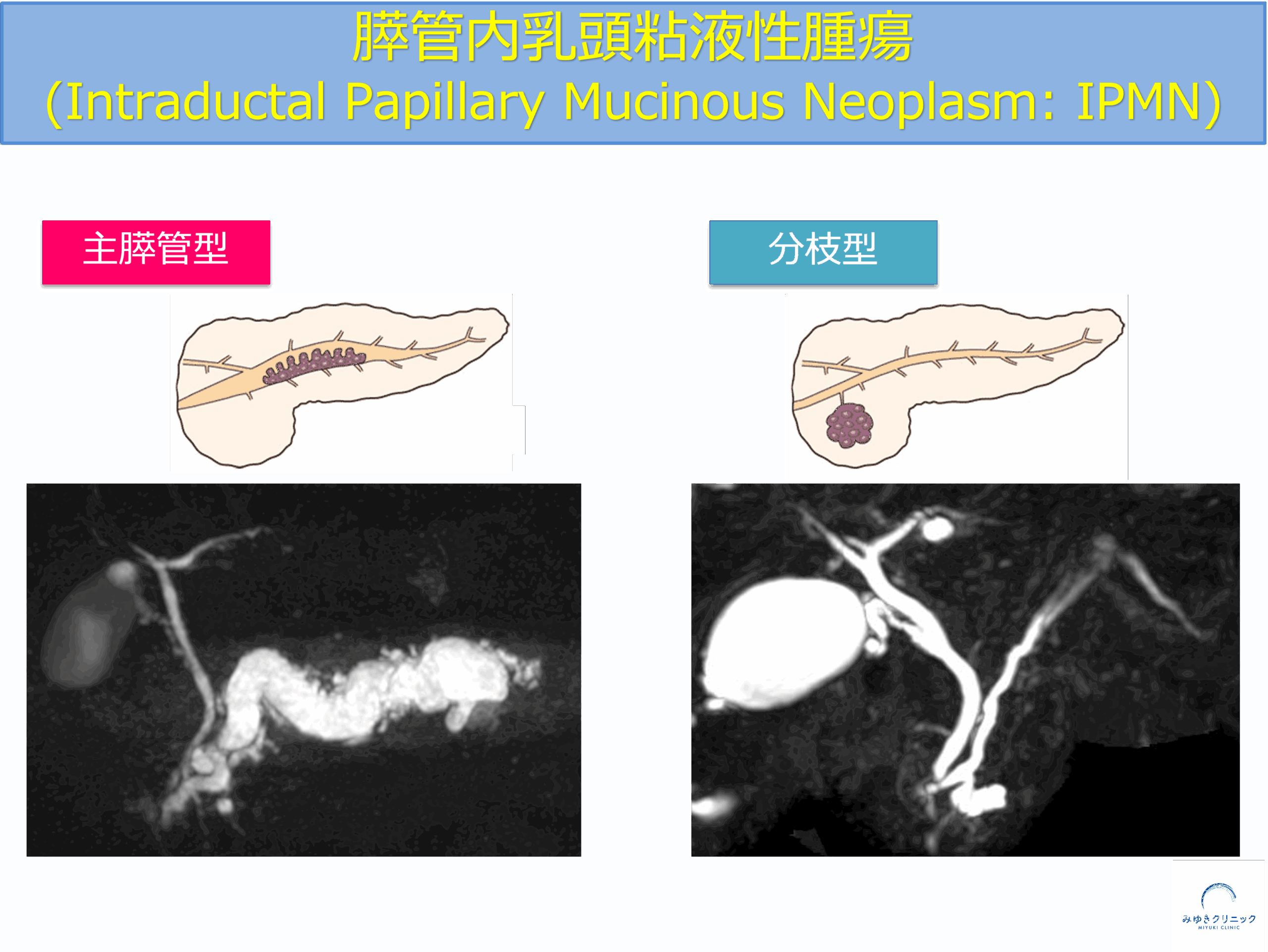
IPMNは主膵管型と分枝型に分類されます
IPMNを主膵管型と分枝型に分ける一番の理由は、両者で悪性化する頻度が異なるためです。
主膵管型IPMNは悪性化(がん化)する危険性が高いため、診断された時点で手術を検討します。
一方、分枝型IPMNはその多くが悪性化せずに経過します。
そのため分枝型IPMNは、悪性化の徴候がなければ手術をする必要がありません。
しかし分枝型IPMNは重要な膵がんの危険因子であり、経過観察する必要があります。
▶️ 膵がんの危険因子についてはこちらをご参照ください。
▶️ IPMNの経過観察についてはこちらをご参照ください。
分枝型IPMNのがん化:2つのパターン
分枝型IPMNのがん化には、以下の2つのパターンがあります。
- IPMN由来膵がん:のう胞自体ががん化する
- IPMN併存膵がん:のう胞とは離れた場所に、通常の膵がんが発生する
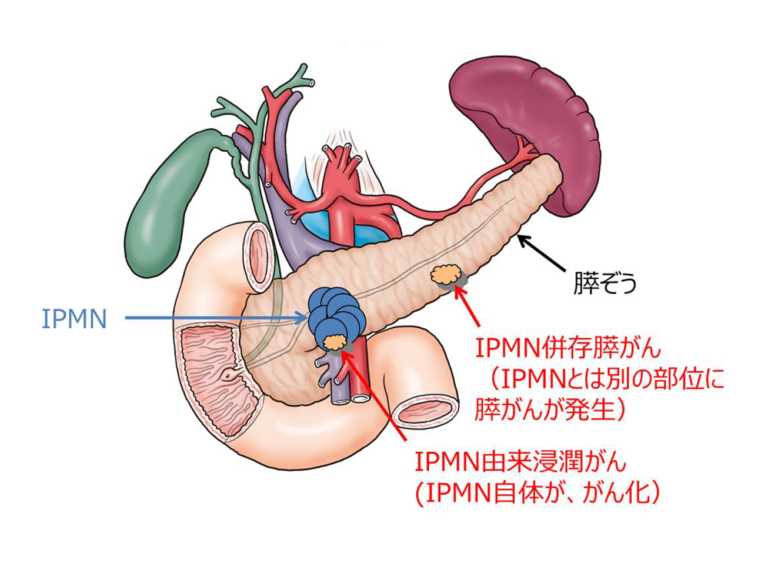
のう胞とは別の部位に膵がんが発生する「IPMN併存膵がん」
▶️IPMNと膵がんの関係ついてはこちらもご覧ください。
「IPMN由来膵がん」は比較的ゆっくり進行することがありますが、 「IPMN併存膵がん」は通常の膵がんと同様に進行するため、注意が必要です。
IPMN併存膵がんは、膵のう胞の大きさとは関係なく発生するため、 「のう胞が小さいから大丈夫」とは言えません。 また、IPMNと診断されてから5年以上経過した後でも発生することがあります。
また、IPMNと診断されてから5年以上経過した後でも発生することがあります。
経過観察には、腹部エコー、CT、MRI、超音波内視鏡(EUS)などの画像検査が用いられます。 これらの中でも、超音波内視鏡(EUS)は小さな膵がんの発見に最も有効な検査の一つです。
実際に、日本の施設で半年ごとにEUSを行って経過観察している報告では、
約7%の症例でIPMN併存膵がんが発見され、すべて手術可能な段階であったとされています。
▶️関連コラムはこちらをご覧ください。
当院でも、分枝型IPMNの患者さんには、
半年に1回程度、EUSまたはMRIによる経過観察を行っています。
分枝型IPMNの経過観察中に膵がんが発生しても、
本症例のように小さい段階で発見できれば、長期予後が期待できます。
■ IPMNについて詳しく知りたい方へ
▶ IPMNとは(基礎)
IPMNの基本的な特徴や種類を知りたい方へ
▶ 悪性化のリスク因子
・ 悪性化の危険が高い所見
手術を考慮する重要な所見について
・ 悪性化が懸念される所見①
経過観察や精密検査が必要になる所見
・ 悪性化が懸念される所見②
経過観察や精密検査が必要になる所見
▶ IPMNの経過観察
検査間隔やフォロー方法を知りたい方へ
IPMNや膵嚢胞を指摘された方へ
健診で膵嚢胞やIPMNを指摘された方、
経過観察中で詳しい検査が必要か迷っている方はご相談ください。
当院では、超音波内視鏡(EUS)による精密検査や、膵がんドックを行っています。
超音波内視鏡(EUS)年間430件(2025年)・累計2000件以上の検査経験をもとに診療を行っています。
※本記事は最新の知見に基づき、2026年3月に内容を加筆・修正しています。
参考文献
Ohtsuka T, et al. Pancreatology 2024; 24: 255-70.
Tada M, et al. Clin Gastoenterol Hepatol 2006; 4: 1265-70.
Kamata K, et al. Endoscopy 2014; 46: 22-9.
Oyama H, et al. Gastoenterology 2020; 158:226-37.
注:「今月の1例」は、今月に内視鏡を行なった症例とは限りません。過去の症例も含まれます。