2025年9月07日
はじめに
膵がんの予後が悪いのは、皆さんもよくご存知だと思います。その最大の理由は、症状が現れにくく、発見された時点で既に進行していることが多いためです。
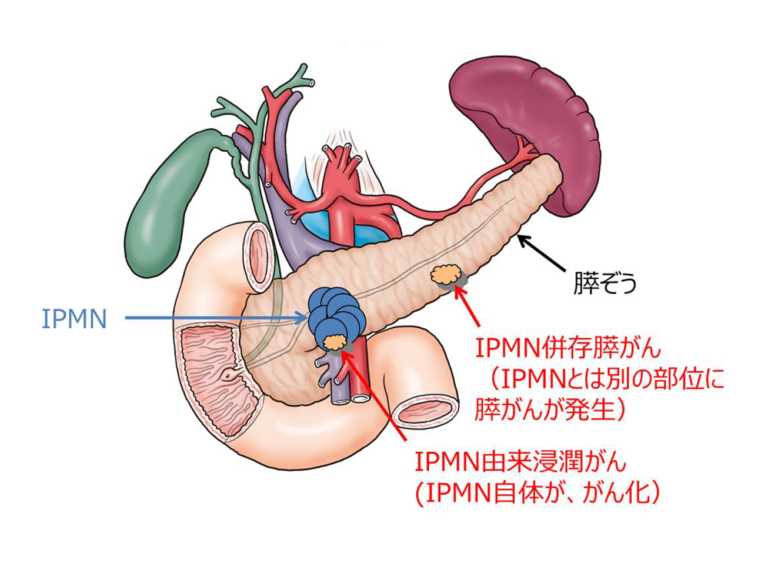
膵がんの約90%は、膵液が流れる膵管の壁(上皮細胞)から発生します。膵管上皮に生じたがん細胞は成長とともに周囲の組織に広がっていき(「浸潤」と呼びます)、この段階でようやくCTやMRIなどの画像検査で腫瘤として確認できるようになります。しかし、その時点では既に治療が困難な進行がんとなっている可能性が高いのです。
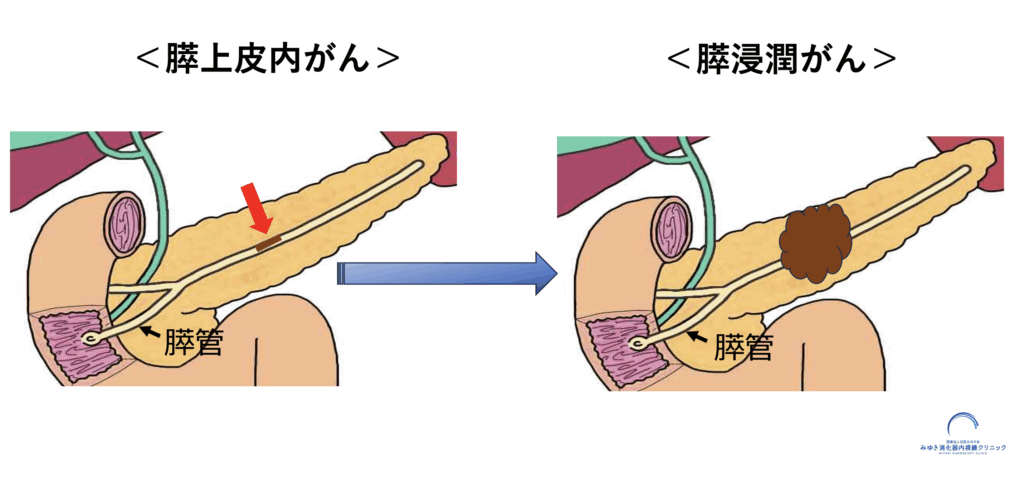
一方、がん細胞がまだ膵管上皮に留まっている段階(ステージ0:膵上皮内がん)で発見できれば、状況は大きく変わります。日本膵臓学会の膵がん登録データ(2012年)によると、ステージ0の膵がんの5年生存率は85.8%という非常に良好な治療成績が報告されています。
日本膵臓学会では膵がんの「早期」について厳密な定義は設けていませんが、多くの専門医はこの膵上皮内がんを実質的な早期膵がんと考えています。つまり、この段階での発見こそが、膵がんと向き合う上で最も重要なポイントなのです。
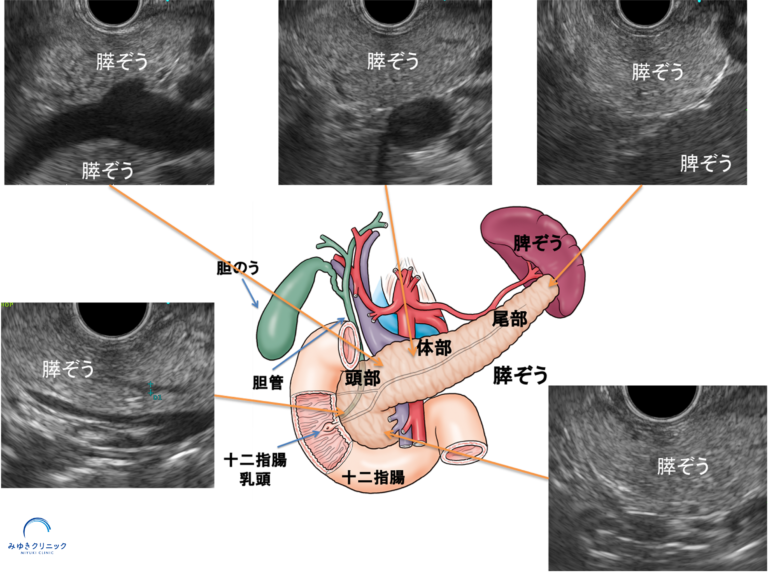
しかし、膵上皮内癌には大きな診断上の課題があります。がん細胞が膵管上皮に留まっているため、従来のCT、MRI、超音波検査などでは腫瘤として認識することができません。これが膵上皮内がんの発見を極めて困難にしている最大の理由です。▶膵上皮内がんの症例についてはこちら→https://miyuki-cl.com/column/今月の1例:膵上皮内がん(ステージ0膵がん)の早/
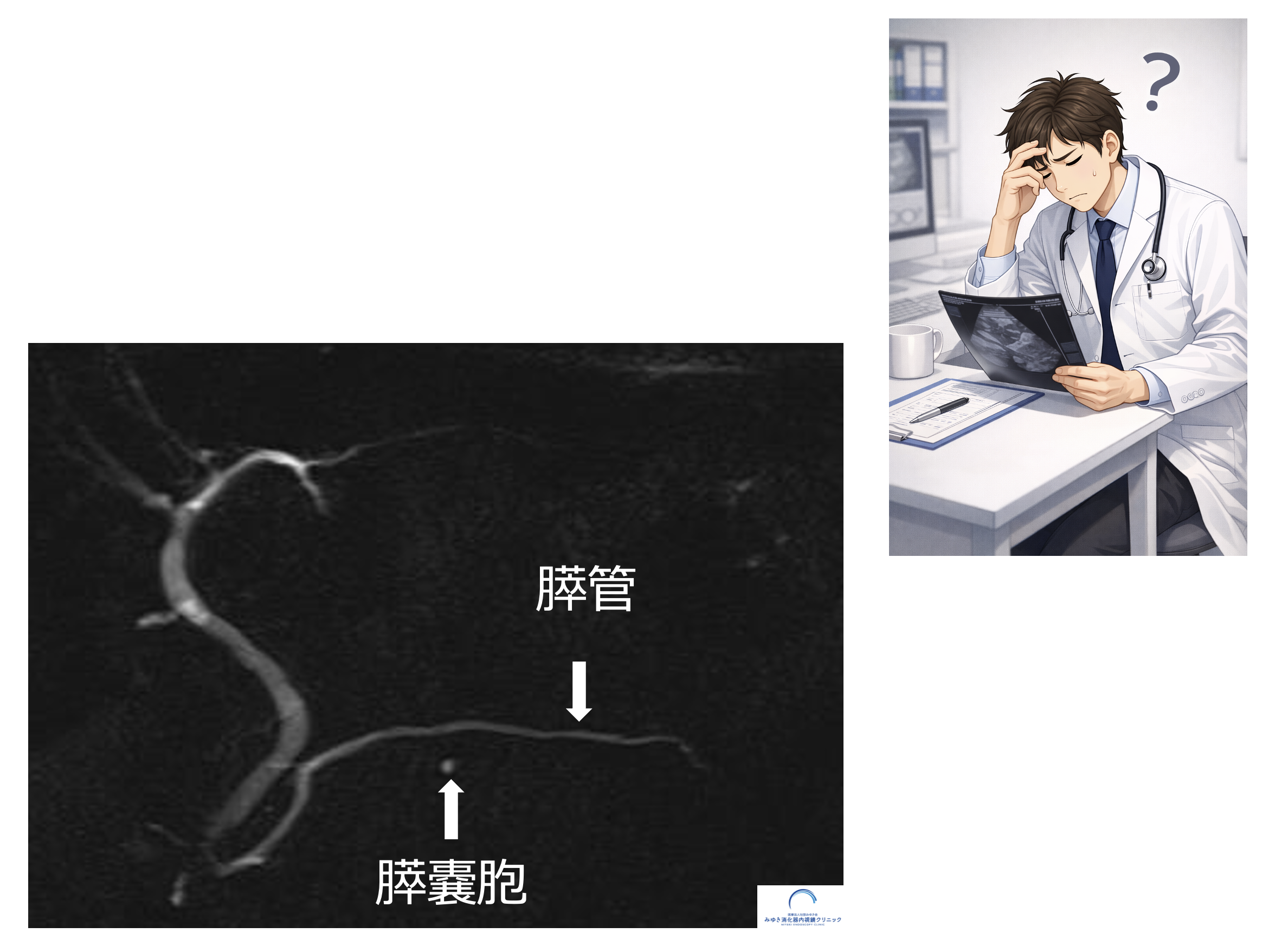
しかし、決して希望を失う必要はありません。近年の研究により、膵上皮内癌の存在を示唆する膵臓の微細な変化が明らかになってきました。
このような変化を認めた場合、膵液細胞診という検査方法が威力を発揮します。本コラムでは、膵液細胞診について解説します。
膵液細胞診とは?
膵液細胞診とは、膵管内に分泌される膵液を直接採取し、その中にがん細胞が含まれていないかを顕微鏡で詳しく調べる検査法です。画像検査では発見できない膵上皮内がんであっても、がん細胞が膵液中にはがれ落ちることがあるため、この方法による早期診断が可能となっています。この検査の重要性は、2022年版の膵がん診療ガイドラインでも示されており、「腫瘤はみられないが膵管の異常所見が認められる場合、膵液細胞診を行うことを提案する」、と記載されています。
膵液細胞診は以下の手順で実施されます:
ステップ1:内視鏡の挿入 内視鏡を口から挿入し、食道、胃を通って十二指腸まで進めます。十二指腸には「十二指腸乳頭」と呼ばれる膵液の出口があり、ここから膵管内への処置が可能になります。
ステップ2:膵管造影検査(ERCP) 十二指腸乳頭から細いチューブ(カニューレ)を膵管内に挿入し、X線透視下で造影剤を注入します。これにより膵管の詳細な形状を観察し、狭窄(管の細くなった部分)や他の異常がないかを確認します。この検査は「内視鏡的逆行性胆膵管造影(ERCP)」と呼ばれます。
ステップ3:膵液採取 膵管内から膵液を採取し、細胞診検査に提出します。採取された膵液は病理検査室で特殊な染色を行い、経験豊富な病理医が顕微鏡下でがん細胞の有無を詳細に判定します。
施設によっては、より高い診断精度を目指して以下の手技が併用されることがあります:
ERCP下ブラシ擦過細胞診:膵管に狭窄部位を認めた場合、その部分を専用の細いブラシで軽く擦って細胞を採取する方法です。より多くの細胞を確実に採取することで、診断精度の向上が期待できます。

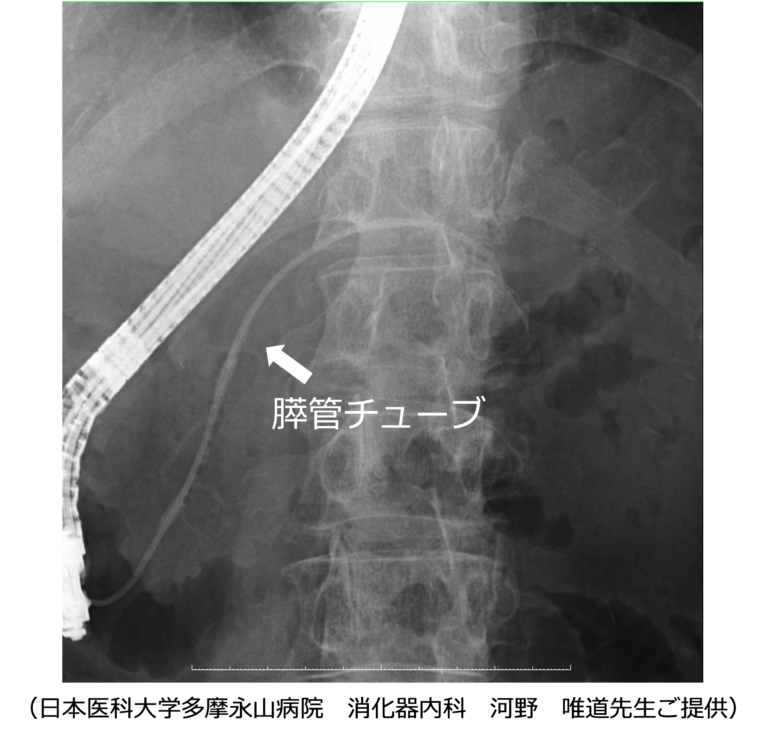
ENPD留置下連続複数回膵液細胞診(SPACE):膵管内にチューブを留置し(内視鏡的経鼻膵管ドレナージ:ENPD)、鼻から体外に導出して、数日間にわたって複数回膵液を採取する方法です。1回の検査では検出されなかったがん細胞も、複数回の検査により発見される可能性が高まります。
<経鼻膵管ドレナージチューブ>

どのような人が細胞診を受けたらいいか?
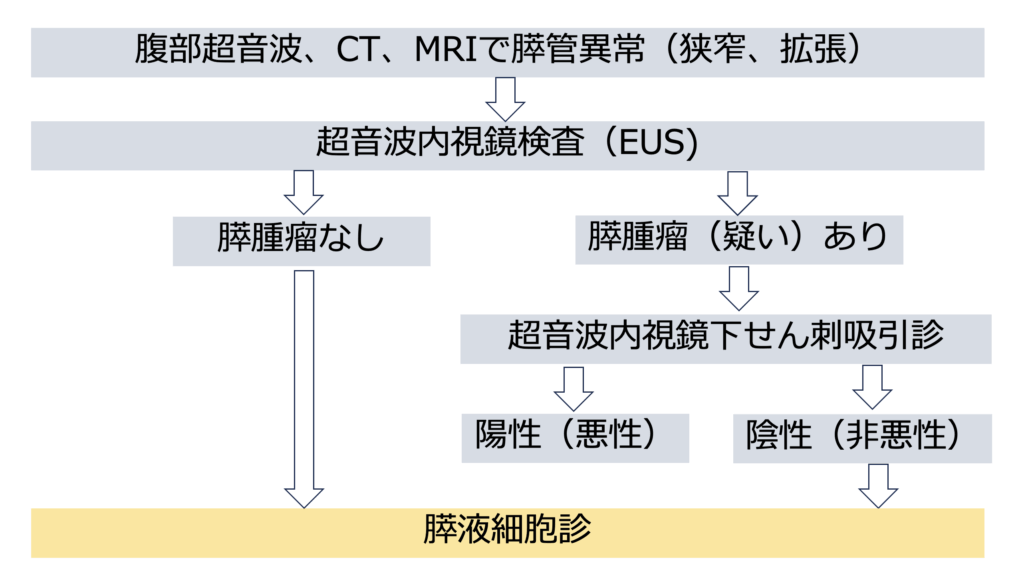
膵液細胞診は、以下のような状況で実施が検討される専門的な検査です:
画像検査で膵臓に腫瘤が見つからない場合: 腹部超音波、CT、MRI、超音波内視鏡(EUS)などの各種画像検査において、膵管に異常(狭窄や拡張など)は認められるものの、明確な腫瘤が確認できない場合です。このような状況では膵上皮内がんの存在が強く疑われるため、膵液細胞診による精密検査が推奨されます。
他の検査で確定診断に至らない場合 超音波内視鏡検査で腫瘤の存在が疑われ、まず超音波内視鏡ガイド下穿刺吸引法(EUS-FNA)が行われたものの、結果が陰性(悪性所見なし)となった場合にも、膵液細胞診が追加検査として行われることがあります。これは偽陰性(実際にはがんがあるにも関わらず検出されないこと)の可能性を考慮した慎重なアプローチです。
膵液細胞診の利点
早期膵がんの確定診断が可能
膵液細胞診最大の利点は、画像検査では発見不可能な早期膵がんを病理学的に確定診断できることです。通常の画像検査では腫瘤として認識できない段階でも、膵液中にはがれ落ちたがん細胞を顕微鏡で直接確認することで、確実な診断が可能になります。
高い診断精度を実現するSPACE法
特に注目すべきは、連続複数回膵液細胞診(SPACE)の高い診断能力です。数日間膵管内にチューブを留置して複数回膵液を採取する方法により、ステージ0膵がん(膵上皮内がん)の診断精度は72〜83%という高い成績が報告されています。これは早期膵がん診断において画期的な成果と言えるでしょう。
膵液細胞診の欠点
ERCP後急性膵炎
膵液細胞診の最大の問題点は、膵管造影検査(ERCP)により急性膵炎を起こす危険性があることです。その特徴は以下の通りです。
・発症頻度:約10%と決して稀ではない合併症
・症状の程度:多くは軽症で済みますが、重症化すると長期入院が必要
・重篤なケース:極めて稀ですが、重症急性膵炎により生命に関わる場合もあります
入院が必要
急性膵炎のリスクを考慮し、膵液細胞診は原則として入院での実施が標準となっています。特にSPACE法でチューブを留置する場合は、チューブが挿入されている期間中の入院管理が必要です。
膵液細胞診を受けなかった場合は?
膵上皮内がんの存在が疑われるにも関わらず膵液細胞診を受けずに経過観察を選択した場合、がんがより進行したステージへと移行する可能性があります。この進行により、根治的な外科治療の機会を失う危険性があります。
一方で、ERCP後急性膵炎の危険性についても十分に考慮する必要があり、膵液細胞診は安易に行うべき検査ではありません。この検査の実施については、患者さんの年齢、全身状態、併存疾患、ご本人・ご家族の価値観など、様々な要因を総合的に検討した上で決定することが重要です。
最終的には、膵液細胞診のメリット(=膵上皮内がんの診断がつく)とデメリット(=ERCP後急性膵炎)を天秤にかけて、患者さんとよく相談してその実施を決めることになります。
近年、膵臓手術の安全性と技術が著しく向上したことを受け、一部の高度専門医療機関では新しいアプローチも検討されています。
膵上皮内がんが強く疑われるケースにおいて、膵液細胞診による組織学的確定診断を経ずに、画像所見と臨床症状に基づいて外科治療を選択する場合があります。これは以下の条件が整った場合に限定されます:
・膵臓手術の豊富な経験と優秀な治療成績を有する専門施設
・十分な術前検査による総合的な病状評価
・患者様への詳細な説明と十分な理解・同意
・多職種医療チーム(消化器内科、外科、放射線科、麻酔科)による慎重な検討
このアプローチは、診断のための侵襲的検査に伴うリスクを回避しながら、早期治療を実現する可能性を持つ選択肢として注目されています。
<参考文献>
日本膵臓学会、膵癌診療ガイドライン改訂委員会編:膵癌診療ガイドライン.金原出版,東京,2022.
Egawa S, et al. Pancreas. 2012;41:985-92.
Iiboshi T, et al. Pancreas 2012;41:523-9.
Kanno A, et al. Pancreatology.2018;18:61-67.
石井 康隆、他.膵臓 202;39:247-54.
羽場 真、他.消化器内視鏡 2024;36:721-25.