2024年11月03日
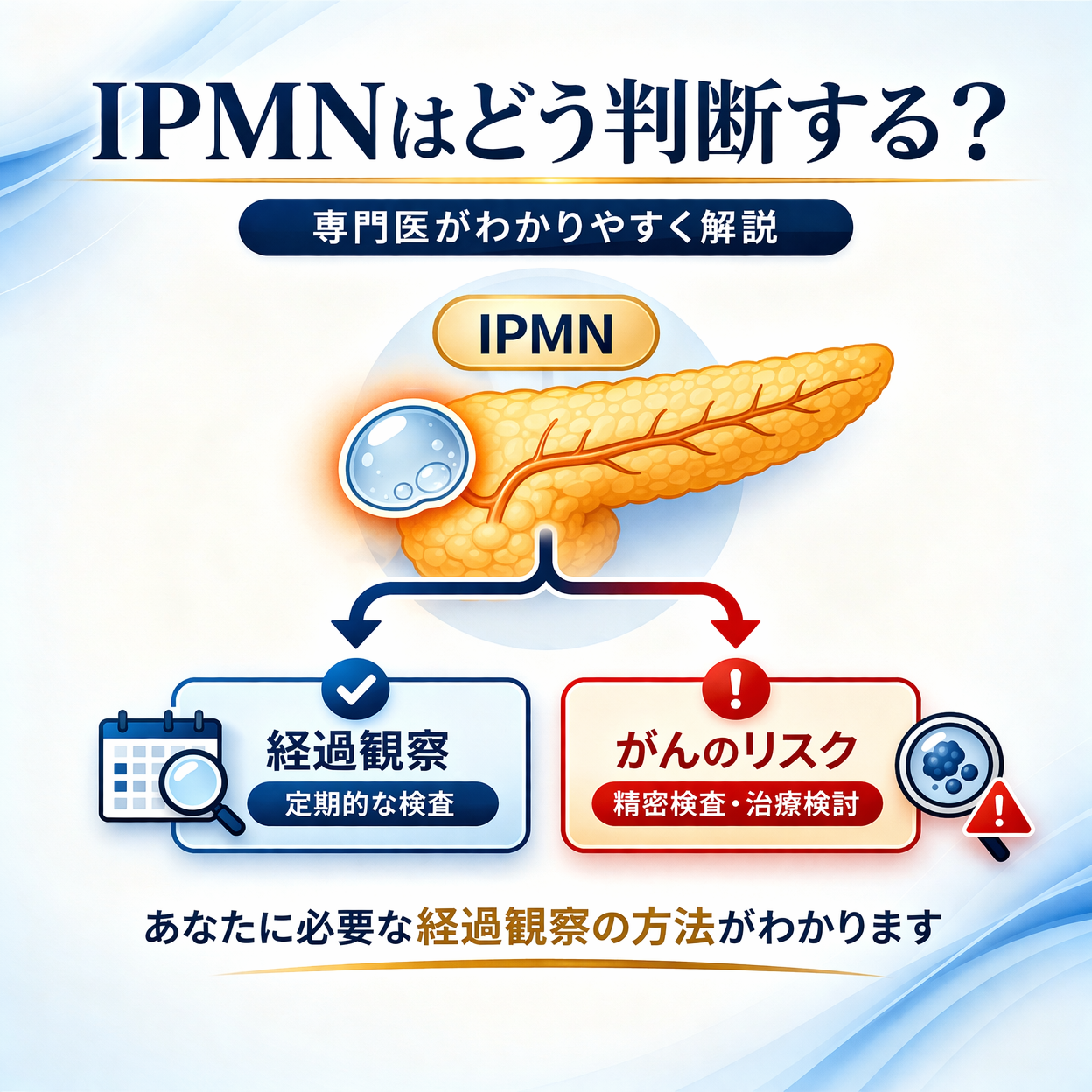
膵管内乳頭粘液性腫瘍(以下、IPMN)は、膵嚢胞の中でもっとも頻度が多い腫瘍です。
膵嚢胞とは?原因や種類について詳しく解説した記事 もあわせてご覧ください。
IPMN(膵嚢胞)と診断された方の中には、
- 「このまま様子を見て大丈夫なのか」
- 「手術が必要になるのか」
- 「がんになるリスクはどのくらいか」
と不安に感じている方も多いと思います。
実はIPMNには、
膵がん(悪性化)のリスクが高く、「精密検査や治療を早期に検討すべき状態(高危険群)」
があります。
この記事では、
最新の国際ガイドラインに基づき、
見逃してはいけない“膵がんのサイン”
を分かりやすく解説します。
IPMNにおける「膵がん(悪性化)の高危険群」とは?
今回の解説では、
膵がん(悪性化)のリスクが高いサイン(High-risk stigmata)
についてご説明します。
ここで大切なのは、
これらのサインがある=すぐに膵がんというわけではない
という点です。
実際には、これらの所見があっても、
必ずしも膵がんと診断されるわけではありません。
そのため、
これらのサインが見つかった場合でも
すぐに手術を行うのではなく、
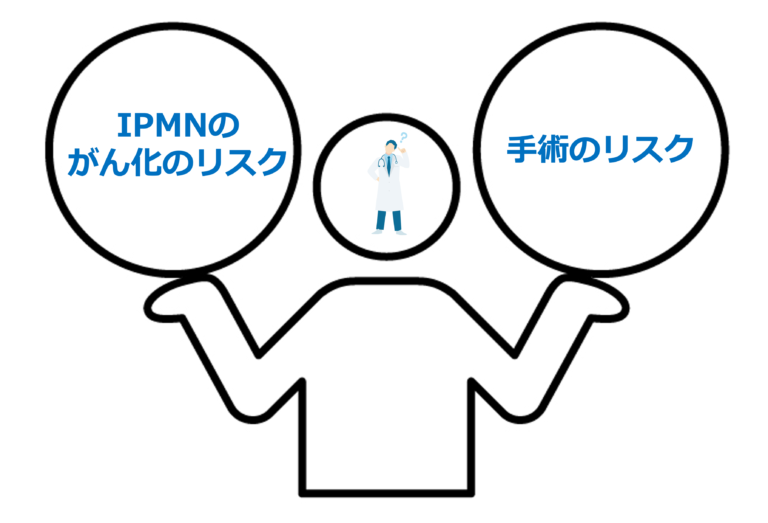
- IPMNが膵がんに進行するリスク
- 手術に伴うリスク
を総合的に評価し、
患者さんと十分に相談しながら治療方針を決めていきます。
ガイドラインでは、膵がん(悪性化)のリスクが高い因子として、以下の4つが挙げられています。
IPMNで注意が必要な「膵がん(悪性化)の高危険群」
胆管が圧迫され、黄疸が出ている状態です。膵がんの合併が疑われる重要なサインです。
のう胞の中に血流を伴う結節やしっかりした成分が見られる場合で、悪性化を疑う重要な所見です。
主膵管が強く拡張している状態で、悪性化のリスクが高いとされています。
細胞の検査でがんが疑われる、または陽性と判定された場合です。
① 膵頭部の嚢胞による閉塞性黄疸
胆管(胆汁の通り道)は、十二指腸の手前で膵臓の頭の部分(膵頭部)を通っています。
そのため、膵頭部にできたIPMN(のう胞)が胆管を圧迫すると、胆汁の流れが悪くなり、 黄疸(おうだん)が出ることがあります。
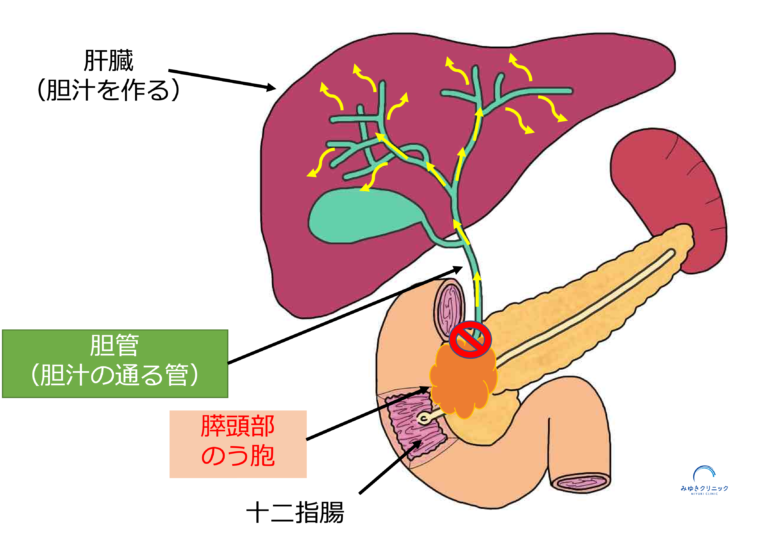
膵頭部のIPMNが胆管を圧迫すると、胆汁の流れが悪くなり、閉塞性黄疸を起こすことがあります。
閉塞性黄疸を伴うIPMNは、膵がん(悪性化)を合併している可能性が高い重要なサインとされています。
そのため、患者さんの全身状態が許せば、手術が勧められることが多いとされています。
また、たとえ悪性化していない場合でも、閉塞性黄疸を放置すると肝機能障害や感染など、 体に大きな負担がかかることがあります。
そのため、何らかの処置や治療が必要になることが多い状態です。
膵がんによる閉塞性黄疸については、 膵がんの症状としての閉塞性黄疸について詳しく解説した記事 も参考になります。
② 造影される5mm以上の壁在結節、または充実性成分
通常のIPMNでは、のう胞はなめらかで薄い壁におおわれています。
しかし、のう胞の壁の一部がポリープのように盛り上がることがあり、これを 壁在結節といいます。
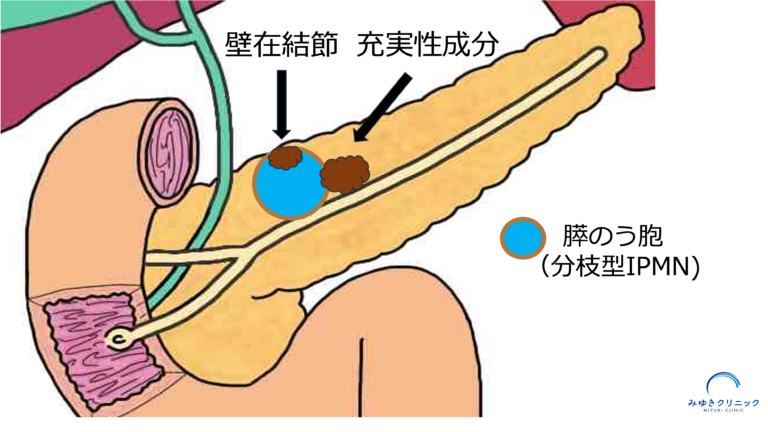
のう胞の壁の一部が盛り上がった状態を壁在結節といいます。また充実性成分は、のう胞に伴って腫瘍が周囲へ広がっている悪性化を疑う重要な所見です。
壁在結節は膵がん(悪性化)のサインのひとつとされており、 特に5mm以上の場合は注意が必要です。
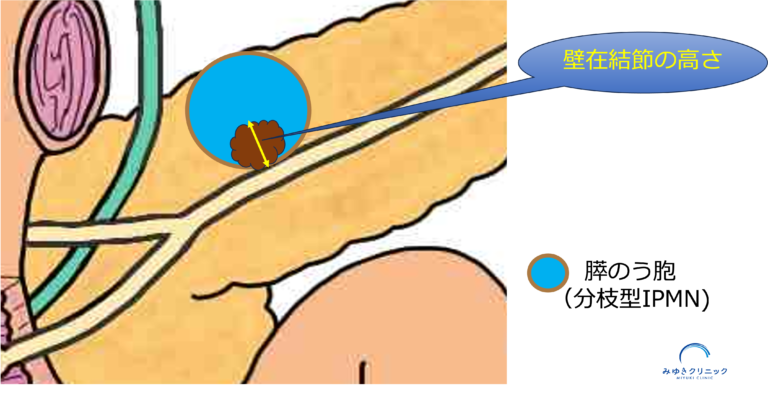
壁在結節の高さを評価するのが重要です。。
一方、充実性成分とは、のう胞の中だけでなく、腫瘍が周囲の膵臓にしみ出しているように見える部分を指します。
充実性成分は、膵がんとほぼ同じ意味で捉えられることがあり、認められた場合には精密検査や治療の検討が必要です。
ただし、画像検査だけでは壁在結節と充実性成分の区別が難しいこともあります。 そのため、より詳しく評価するために 超音波内視鏡(EUS) による精密評価が重要になることがあります。
③ 主膵管径が10mm以上
主膵管(膵液の通り道)は通常2〜3mm程度ですが、これが太くなるほど、IPMNの悪性化リスクが高くなるとされています。
特に10mm以上に拡張している場合は、注意が必要なサインとされています。
ただし、
- 膵管が太いだけで膵がんと確定するわけではない
- 何mmから危険かは完全には統一されていない
といった点もあり、単独では判断が難しい所見です。
そのため、
他の所見とあわせて総合的に評価することが重要です。
④ 細胞診が悪性疑いまたは陽性
超音波内視鏡(EUS)では、のう胞に細い針を刺して内部の液体を採取し、 顕微鏡で細胞を調べることがあります(穿刺細胞診)。
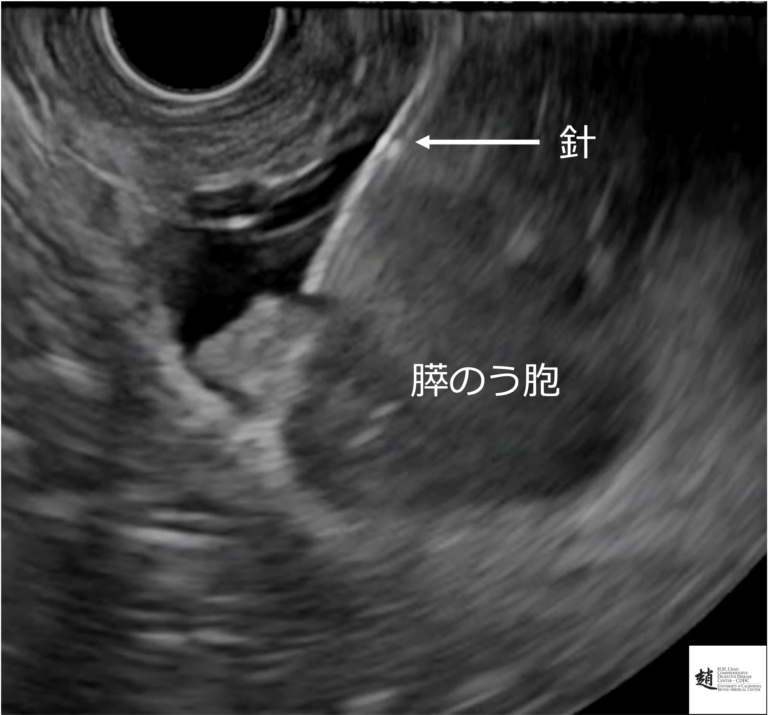
超音波内視鏡(EUS)でのう胞に細い針を刺し、細胞を採取して顕微鏡で評価します(私がアメリカで行った例です)。
この検査でがん細胞が認められた場合(陽性)は、 悪性である可能性が高く、手術などの積極的な治療が検討されます。
一方で、
- 細胞診は感度がそれほど高くない
- 陰性でも悪性を完全には否定できない
という特徴があります。
そのため、細胞診の結果だけで判断するのではなく、 画像所見(壁在結節や膵管拡張など)とあわせて総合的に評価することが重要です。
なお、この検査は欧米では広く行われていますが、日本では慎重に適応を判断しながら行われています(理由は後述しいます)。
IPMN悪性化の危険性が高い因子に関するQ&A
Q. IPMNの壁在結節はどのように診断しますか?
A. 造影CT・MRI・超音波内視鏡(EUS)で診断します。
IPMNの壁在結節は、
・ 造影CT
- ・ MRI
- ・ 超音波内視鏡(EUS)
などの画像検査で評価されます。
特に、超音波内視鏡(EUS)は小さな結節の診断に優れているとされており、 造影CTやMRIと同等、あるいはそれ以上の診断能があると報告されています。
さらに、造影剤を使用した超音波内視鏡検査(造影EUS)では、 その結節に血流があるかどうかを確認でき、悪性の可能性をより詳しく評価できます。
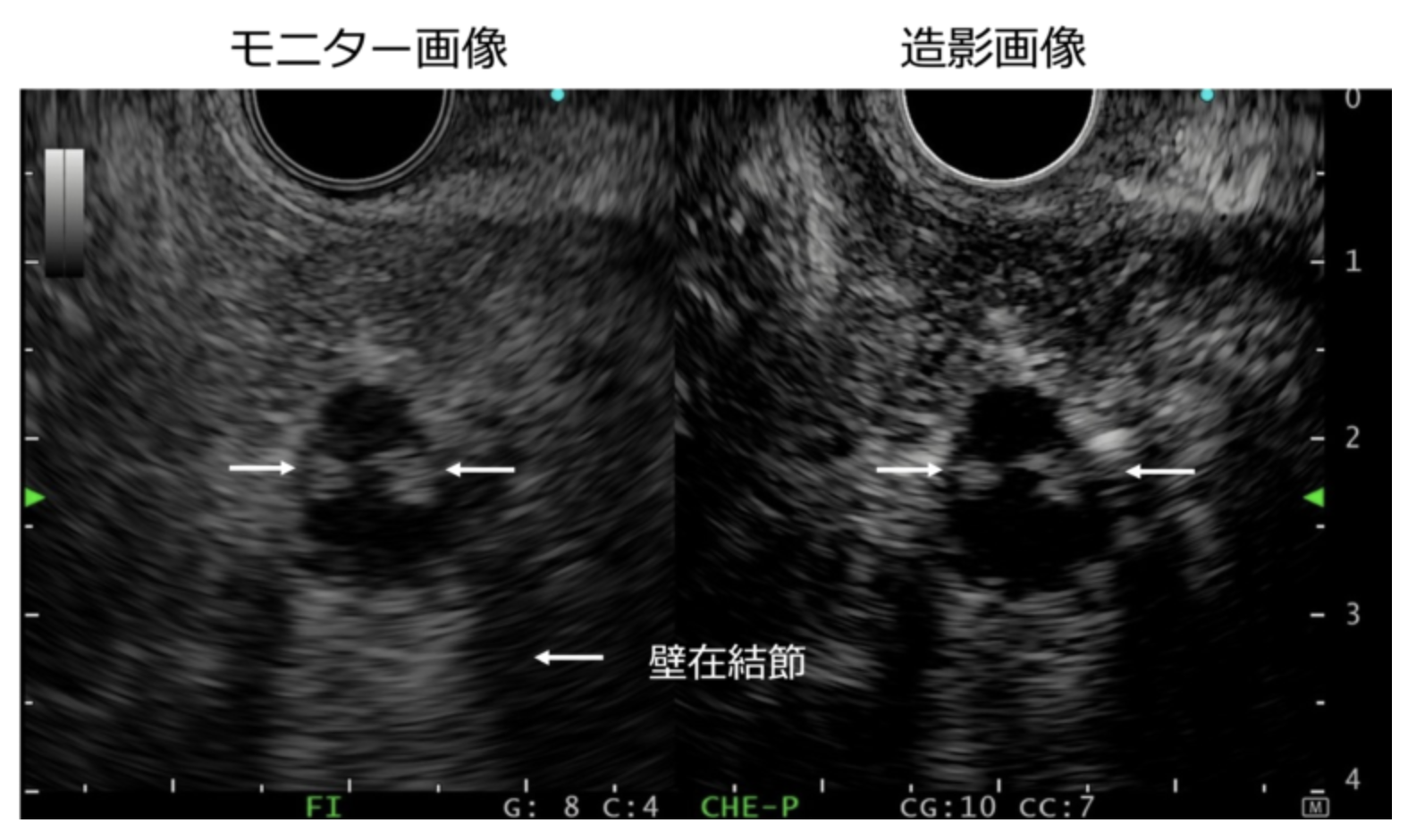
造影EUSでは、壁在結節が血流を伴っているかどうかを評価することで、悪性の可能性を判断します。(東京女子医科大学病院消化器内科 白田 龍之介先生(当院非常勤医)ご提供)
Q. なぜ日本ではIPMNの細胞診があまり行われないのですか?
A. のう胞に針を刺すことで、がん細胞が腹腔内に漏れるリスクが懸念されているためです。
のう胞は水風船のような構造のため、針を刺すと中の液体が外に漏れる可能性があります。
もしそののう胞が悪性であった場合、
がん細胞がお腹の中に広がる(腹膜播種)リスクがあります。
のう胞に針を刺すことで、がん細胞が腹腔内に広がる(腹膜播種)のリスクが理論上考えられます。
腹膜播種(がん性腹膜炎)を起こすと、
治療が非常に難しくなることが知られています。
実際に日本では、
IPMNに対して穿刺細胞診を行った後に腹膜播種を来し、予後不良となった報告もあります。
一方で海外では、
- 積極的に穿刺細胞診が行われている
- 穿刺の有無で腹膜播種の頻度は変わらないという報告もある
など、考え方に違いがあります。
ただし、
わずかでもリスクがある以上、慎重に判断すべきというのが日本の基本的な考え方です。
そのため、
細胞診に頼らず、画像検査(特にEUS)で総合的に評価することが重要になります。
Q. 壁在結節があると言われたら、すぐ手術になりますか?
A. 必ずしもすぐ手術になるわけではありません。
壁在結節は重要なサインですが、
- ✔ 大きさ
- ✔ 形
- ✔ 血流の有無
- ✔ 他の所見(膵管拡張など)
を総合的に評価して判断します。
そのため、まずは超音波内視鏡(EUS)で詳しく評価することが重要です。
Q. CTやMRIだけでは不十分なのですか?
A. 小さな変化は見逃されることがあります。
CTやMRIは非常に重要な検査ですが、
小さな壁在結節や微細な変化は見つけにくいことがあります。
そのため、
より詳しく観察できる超音波内視鏡(EUS)が重要になります。
IPMNや膵嚢胞を指摘された方へ
健診で膵嚢胞やIPMNを指摘された方、
経過観察中で詳しい検査が必要か迷っている方はご相談ください。
当院では、超音波内視鏡(EUS)による精密検査や、膵がんドックを行っています。
超音波内視鏡(EUS)年間430件(2025年)・累計2000件(2026年2月時点)の検査実績をもとに診療を行っています。
参考文献
Ohtsuka T, et al. Pancreatology 2024;24:255-70.
Hirooka Y, et al. J Gastroenterol Hepatol 2003;18:1323-4.
Yoon WJ, et al. Endoscopy 2014;46:382-7.
胆と膵 2024;45:357-443.