2026年4月14日
糖尿病は生活習慣病として広く知られていますが、実は膵がんと関係することがあります。 特に「最近血糖値が急に悪化した」「体重が減ってきた」といった変化がある場合には注意が必要です。 本記事では、糖尿病と膵がんの関係について、どのようなケースで注意すべきかをわかりやすく解説します。
まずはチェックしてみてください
次の3つのケースのうち、最も膵がんのリスクが高いと考えられるのはどれでしょうか?
- ① 40代男性:健診でHbA1c 7.2を指摘。体重が1年で6kg増加
- ② 70代女性:HbA1c 8.4に上昇。3か月で体重が5kg減少
- ③ 80代男性:長年の糖尿病あり。血糖・体重ともに安定
👉 答えは記事の中で解説します
糖尿病は膵がんの危険因子のひとつ
膵がんの危険因子としては、膵嚢胞(IPMN)、慢性膵炎、膵がんの家族歴などが知られていますが、糖尿病も重要な危険因子として位置づけられています。
実際に、膵がん診療ガイドライン(2025年版)においても、糖尿病は膵がんの発症リスクを高める因子として記載されています。
日本で行われた大規模疫学研究でも、糖尿病がある方は男女ともに膵がんの発症リスクが上昇することが報告されています。
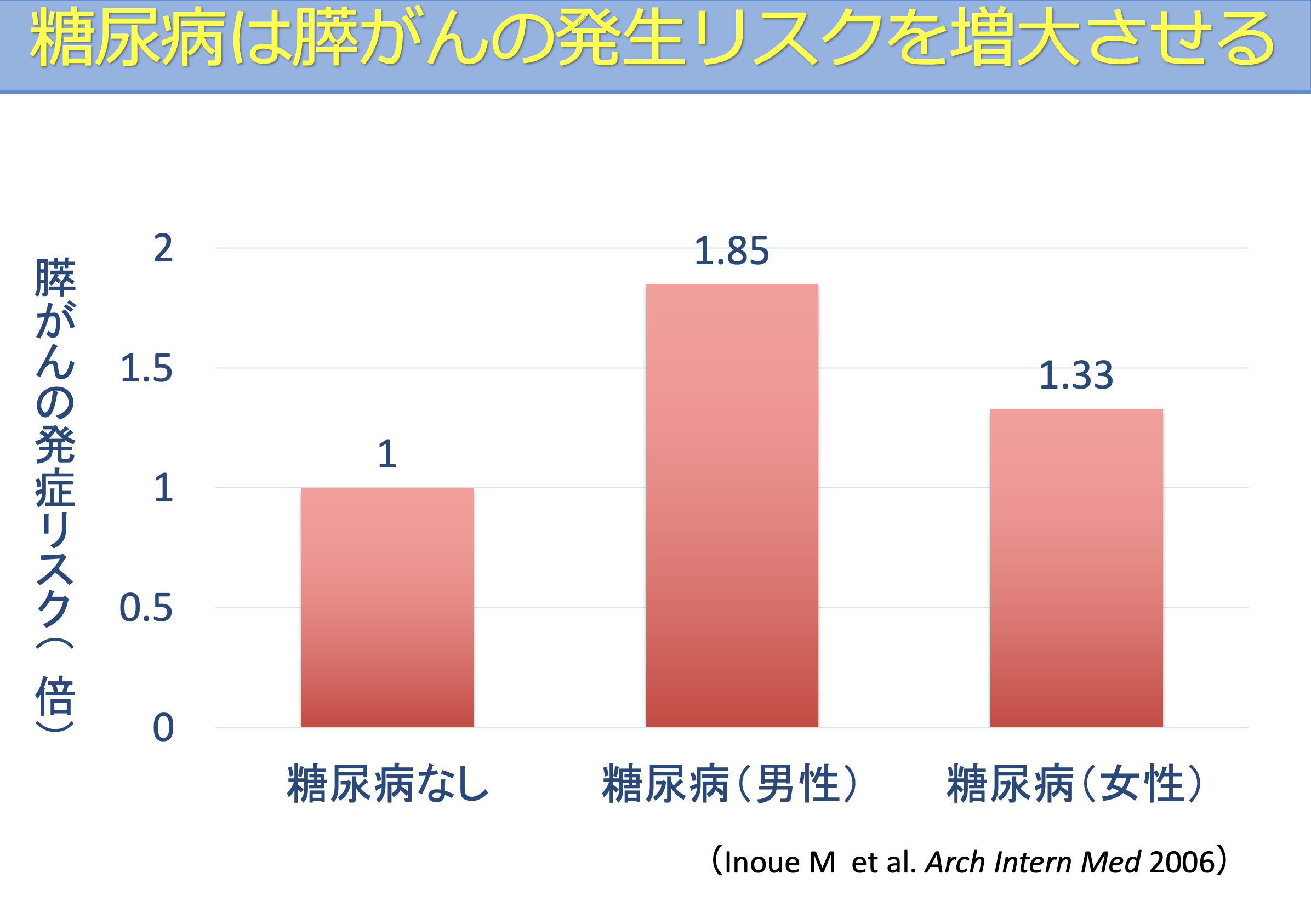
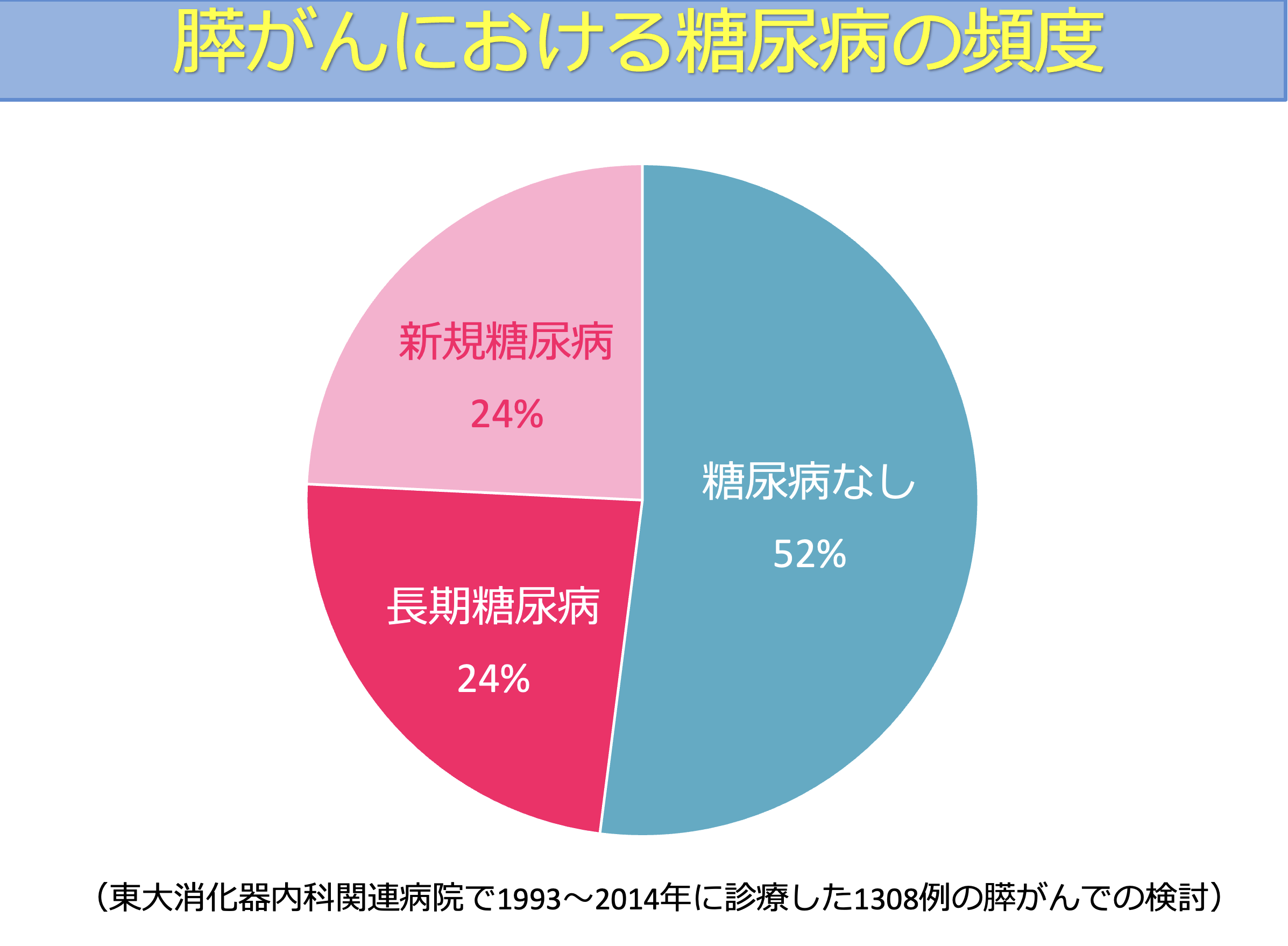
また、東京大学病院消化器内科および関連施設で診療された膵がん患者1,300例以上の検討では、約半数に糖尿病の合併が認められています。
さらに注目すべき点として、糖尿病の内訳をみると、新たに糖尿病と診断された方(新規発症)と、もともと糖尿病があった方の割合がほぼ同等であったことです。
つまり、糖尿病は「長年の生活習慣の結果として発症するもの」だけでなく、膵がんがきっかけとなって新たに発症する場合があることが示唆されています。
糖尿病の罹患期間と膵がんの発症リスク
糖尿病にかかっている期間と膵がんの発症リスクを検討した研究では、糖尿病になって1年未満の時期が最もリスクが高く、その後は年数とともにリスクが低下することが報告されています。
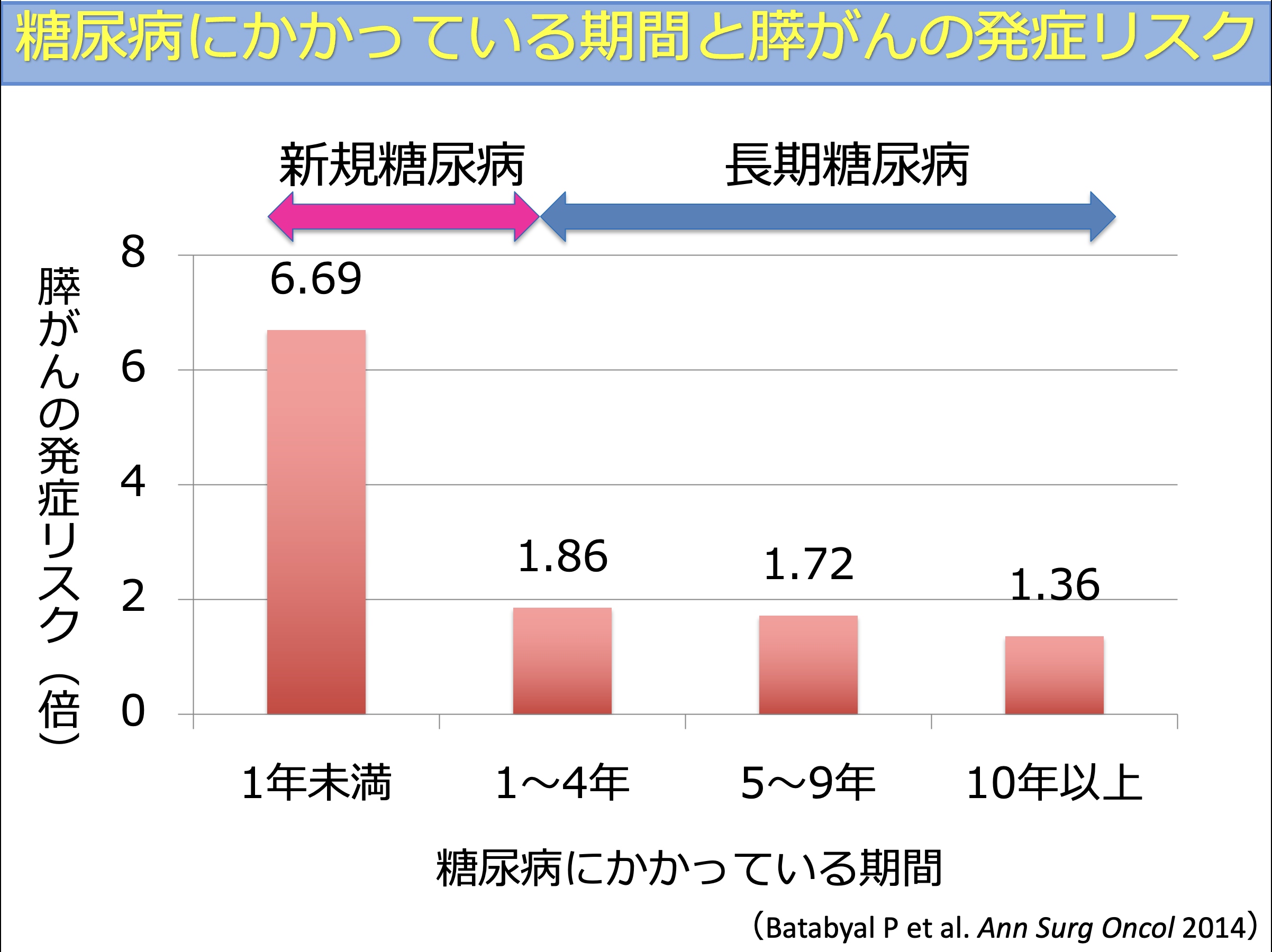
つまり、新たに糖尿病と診断された場合の方が、長年糖尿病に罹っている場合よりも膵がんのリスクが高いという結果になります。
これは一見すると不思議な結果です。一般的には、危険因子にさらされている期間が長いほど、がんのリスクは高くなると考えられるためです。
この結果から考えられる重要なポイントは、糖尿病と膵がんの関係には2つのパターンがあるということです。
- ① 長期間の糖尿病 → 膵がんのリスク因子となる
- ② 膵がんが原因 → 糖尿病が新たに発症する
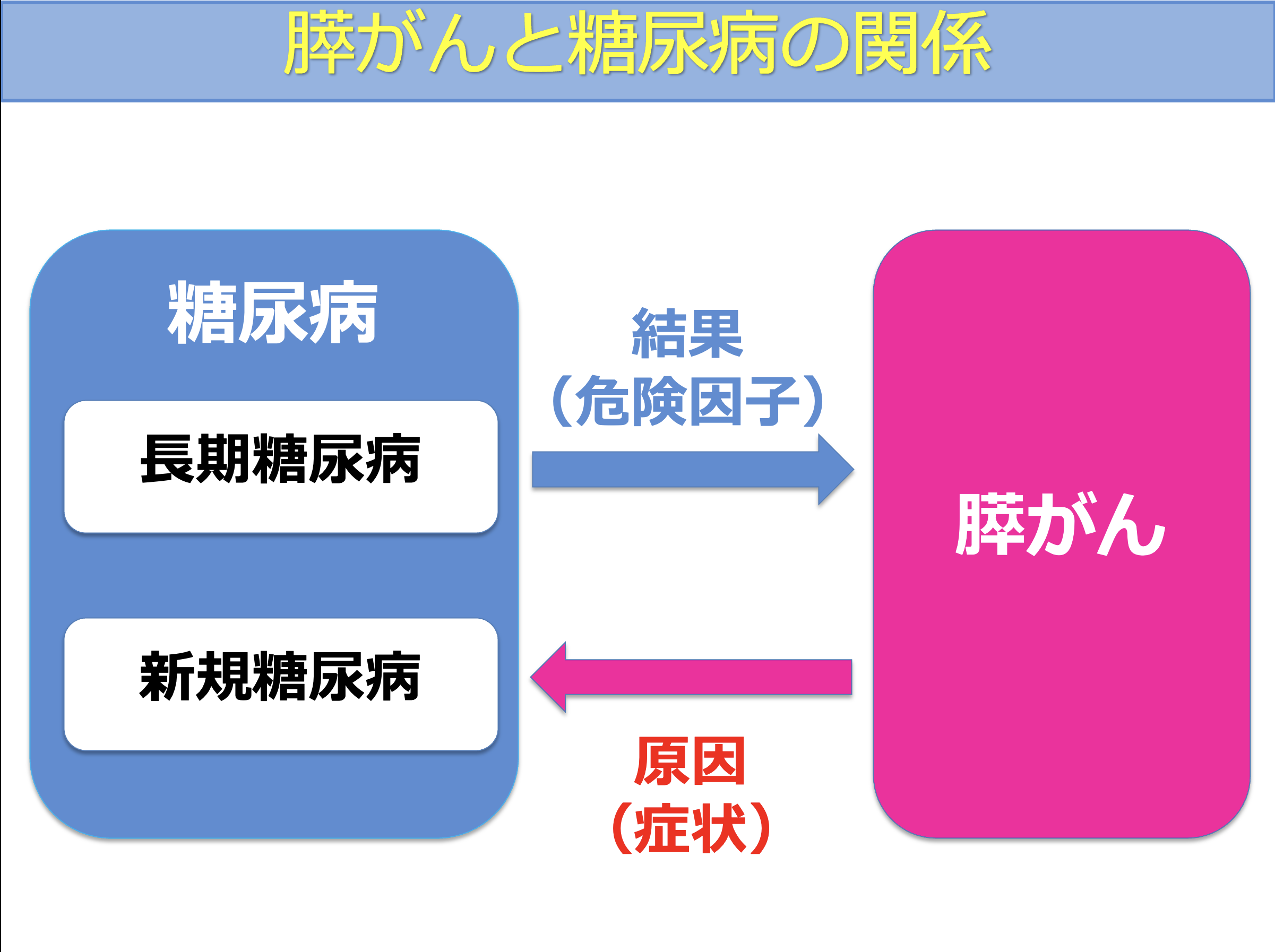
特に重要なのは、新規に発症した糖尿病の中には、膵がんが原因となっているケースが含まれる可能性があるという点です。
つまり、新規糖尿病は単なる生活習慣病ではなく、膵がんのサイン(症状)のひとつとして現れることがあると考えられます。
糖尿病の発症年齢と膵がん
糖尿病を発症した年齢と膵がんの関係を検討した研究では、55歳以上で糖尿病を発症した割合が、膵がん患者で高いことが報告されています。
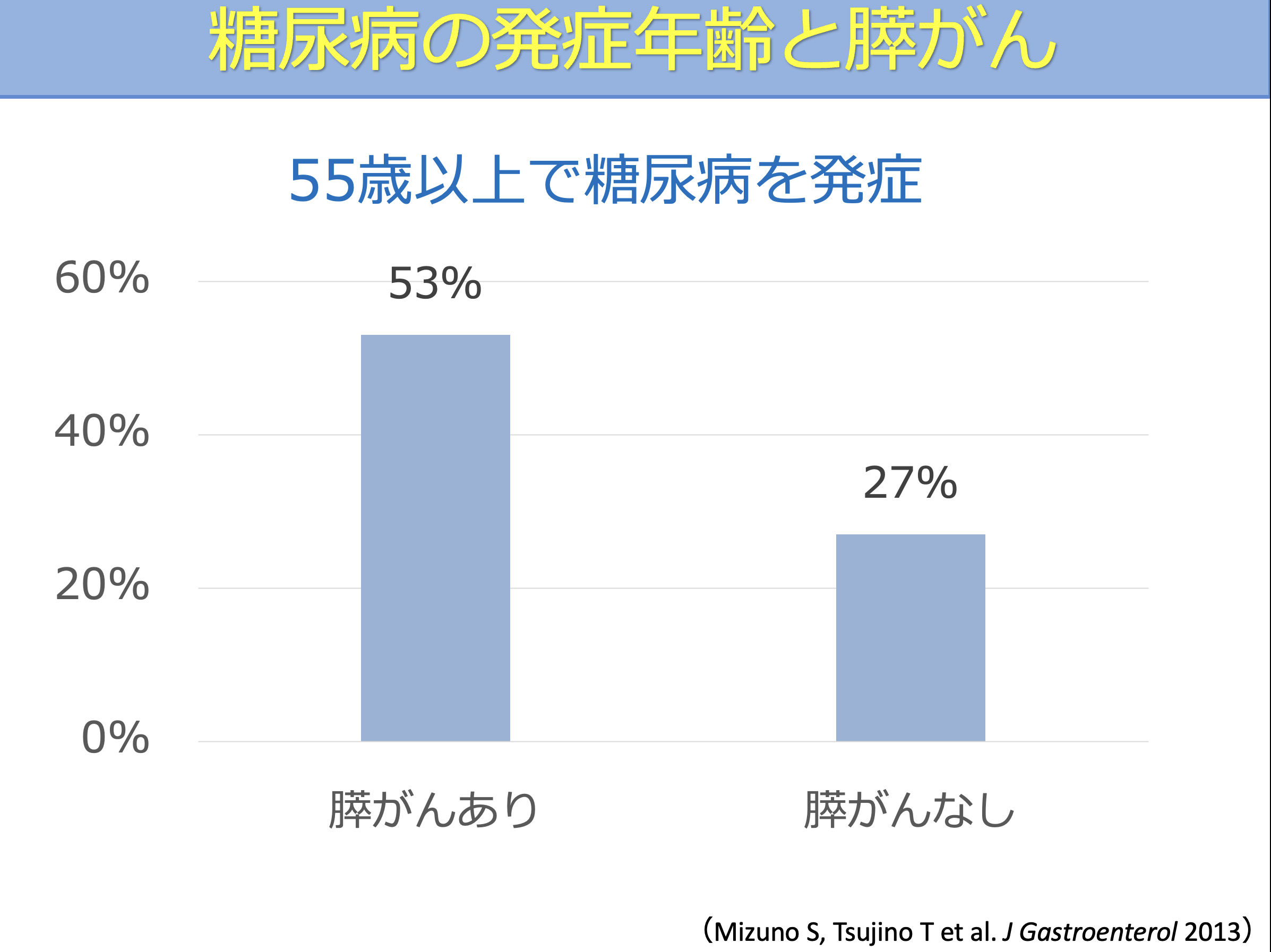
この結果から、中高年で新たに発症した糖尿病は、膵がんとの関連に注意が必要と考えられます。
特に、これまで糖尿病の指摘がなかった方が、50〜60代以降で急に血糖値の上昇を指摘された場合には、原因のひとつとして膵臓の病気が隠れていないかを確認することが重要です。
糖尿病発症時の体重変化と膵がん
糖尿病が見つかった時の体重変化と膵がんの関係を検討した研究では、糖尿病発症時に体重が減少している場合、膵がんのリスクが高いことが報告されています。
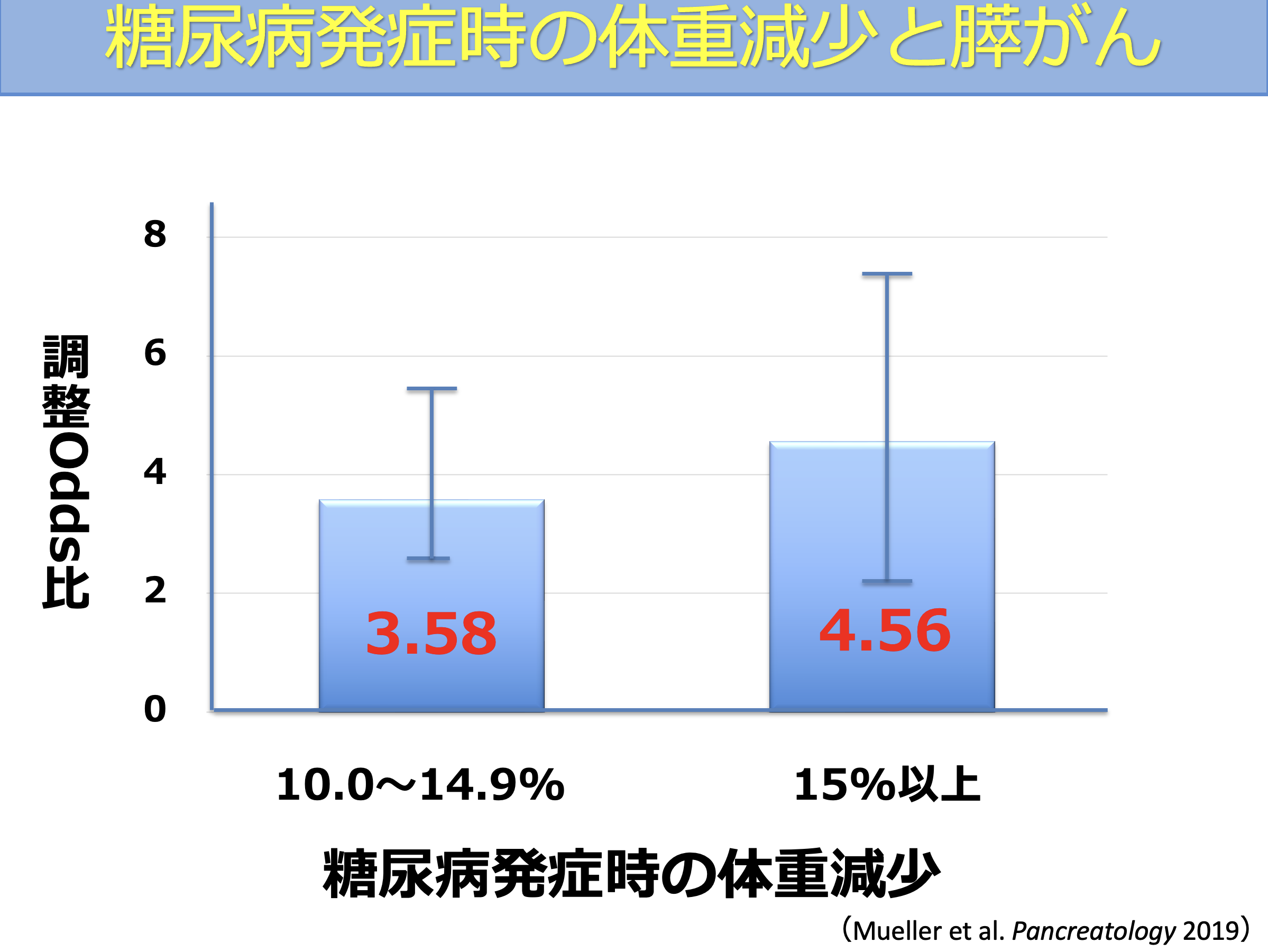
一般的に、大人になってから発症する糖尿病(2型糖尿病)の多くは、食べ過ぎや運動不足などを背景に体重が増加しているケースが多いとされています。
一方で、新たに糖尿病と診断されたにもかかわらず体重が減少している場合には、背景に膵臓の病気が隠れている可能性があるため注意が必要です。
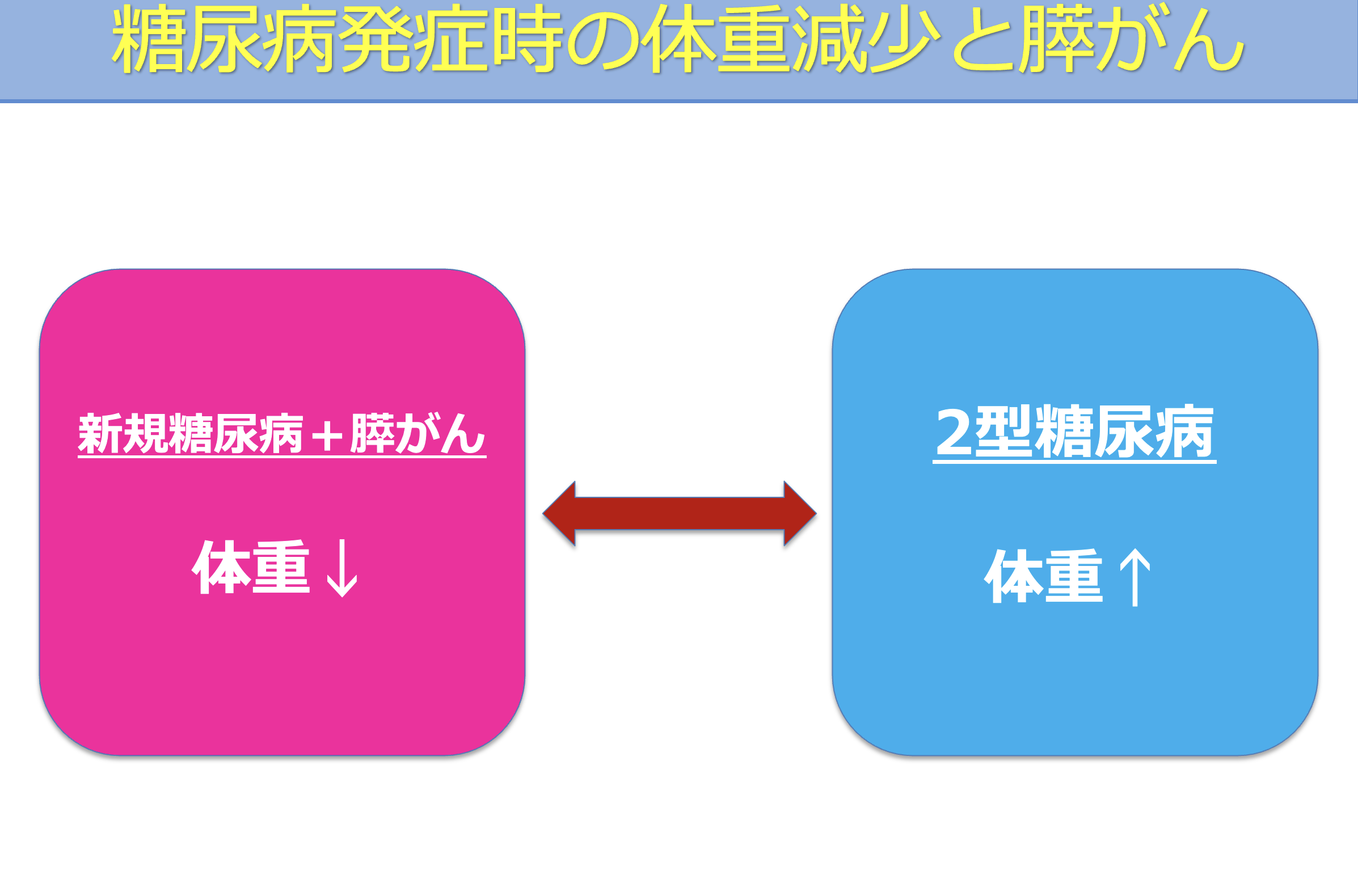
特に、中高年で新たに糖尿病を指摘され、かつ体重減少を伴っている場合には、膵がんが原因となっている可能性も考慮し、精密検査を検討することが重要です。
長期糖尿病と膵がん
長年糖尿病の治療を受けている方においても、膵がんとの関連が指摘されています。
東京大学医学部附属病院および関連施設での検討では、膵がんと診断された患者さんでは、診断の約1年前から血糖コントロールが悪化し、体重減少を認めるケースが多いことが分かりました。
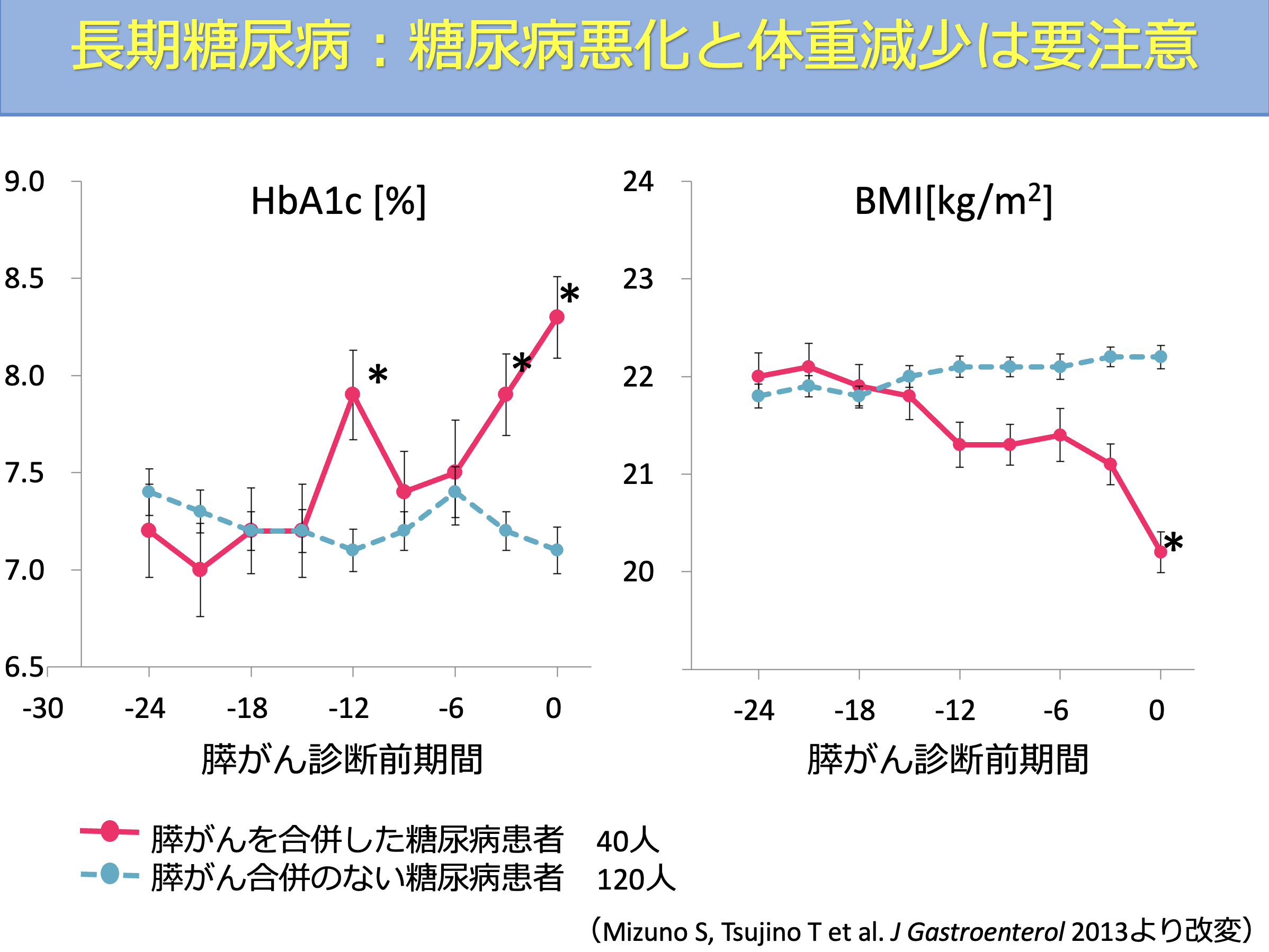
実際に、当院では糖尿病の変化をきっかけに、早期の膵がんが見つかるケースがあります。
実際の症例
▶ 糖尿病の悪化をきっかけに3mmの早期膵がんが見つかった症例
CTやMRIでは腫瘤が指摘できなかったものの、超音波内視鏡(EUS)で小さな病変が見つかり、手術でステージIaの膵がんと診断されたケースです。
つまり、長期糖尿病であっても安心というわけではなく、「これまで安定していた血糖値が急に悪化した」「特に理由なく体重が減ってきた」といった変化がみられる場合には注意が必要です。
このような変化は、生活習慣の影響だけでなく、膵臓の状態変化が関与している可能性もあるため、必要に応じて画像検査などによる評価が検討されます。
最も注意が必要なのはどのケースか?
冒頭の3つのケースのうち、最も膵がんのリスクが高いと考えられるのは、
② 70代女性:HbA1c 8.4に上昇し、3か月で体重が5kg減少
です。
このケースでは、
- ✔ 中高年での糖尿病発症
- ✔ 血糖値の急な悪化
- ✔ 体重減少
という、これまで説明してきた膵がんに注意すべき特徴が複数当てはまっています。
特に、新たに糖尿病を指摘され、かつ体重減少を伴う場合には、膵がんが原因となっている可能性も考慮する必要があります。
「最近の変化」が気になる方へ
新たに糖尿病を指摘された方や、血糖値の悪化・体重減少が気になる場合には、 一度主治医に相談してみてもよいかもしれません。
※症状や経過に応じて、必要な検査が検討されます。
よくあるご質問(FAQ)
Q. 糖尿病があると必ず膵がんになりますか?
A. いいえ、必ずしも膵がんになるわけではありません。ただし、糖尿病は膵がんの危険因子のひとつとされており、特に新規発症や血糖値の悪化などの変化がある場合には注意が必要です。 膵がんの症状については、 膵がんの症状(初期症状・見逃されやすいサイン) でも詳しく解説しています。
Q. どのような糖尿病に特に注意が必要ですか?
A. 中高年で新たに糖尿病を指摘された場合や、血糖値の急な悪化、体重減少を伴う場合には、膵がんとの関連を考慮することが重要です。 特に体重減少については、 体重減少と膵臓の病気 でも詳しく解説しています。
Q. 血糖値が少し高いだけでも検査は必要ですか?
A. 血糖値の数値だけで判断するのは難しく、経過や体重変化、年齢などを総合的に評価することが大切です。 例えば、 膵嚢胞(IPMN) や 膵管拡張 などが指摘されている場合には、より慎重な評価が必要になることがあります。
Q. 膵がんの検査にはどのようなものがありますか?
A. MRIやCTなどの画像検査に加え、膵臓を詳しく観察できる 超音波内視鏡(EUS) があります。 検査の違いについては、 EUSとMRI・CTの違い でも詳しく解説しています。
まとめ
この記事のポイント
- ☑ 糖尿病は膵がんの危険因子のひとつ
- ☑ 特に「新規発症」「中高年」「体重減少」は重要なサイン
- ☑ 長期糖尿病でも血糖悪化や体重減少があれば注意が必要
- ☑ 症状や変化がある場合は、膵臓の評価を検討することが大切
血糖値の変化や体重減少が気になる方へ
新たに糖尿病を指摘された方や、
血糖値の悪化・体重減少がある方は、
膵臓の精密検査が必要となる場合があります。
当院では、膵臓を詳しく観察できる超音波内視鏡(EUS)による検査や、
MRIを組み合わせた膵がんドックを行っています。
超音波内視鏡(EUS)年間430件(2025年)・累計2000件(2026年2月時点)の検査実績をもとに診療を行っています。
監修・講演内容に基づく解説
本記事は、2024年6月6日に開催された多摩センター健康セミナー Vol.114(主催:多摩センター地区連絡協議会・多摩市医師会・多摩市)にて、 「膵がんと糖尿病の関係」をテーマに講演した内容をもとに作成しています。
また、貴重なデータおよび資料をご提供いただきました、
埼玉医科大学病院 消化器内科・肝臓内科 教授 水野 卓先生、
東京女子医科大学 消化器内科 教授 中井 陽介先生に深く感謝申し上げます。