2025年2月09日
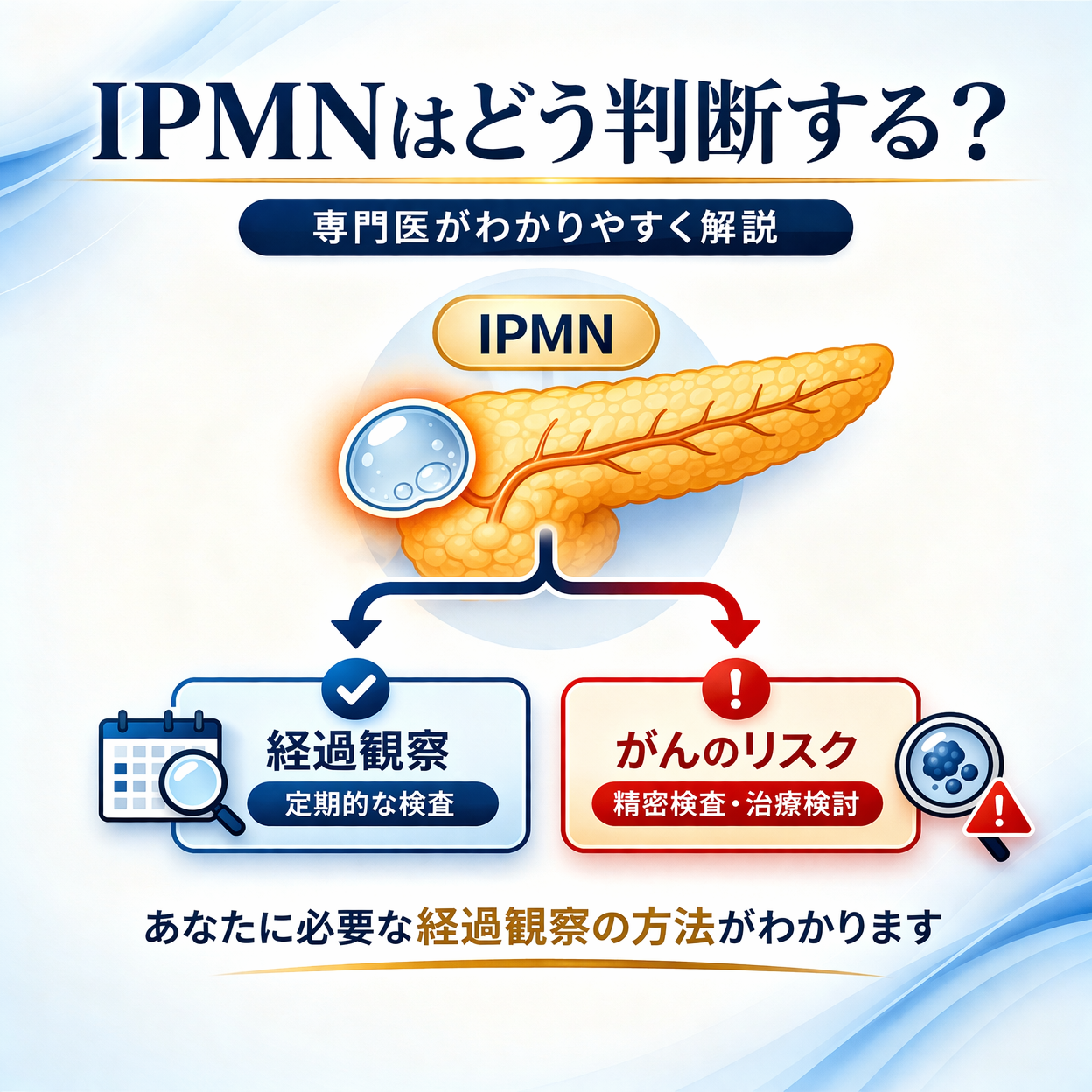
「分枝型IPMNは様子を見てよい」と言われて不安を感じていませんか?
日本の大規模研究により、膵がんとの関係や見逃してはいけないポイントが明らかになってきました。
本記事では、最新の論文をもとに、分枝型IPMNのリスクと適切な評価についてわかりやすく解説します。
はじめに
分枝型膵管内乳頭粘液性腫瘍(以下、分枝型IPMN)は、膵臓の中で粘液を産生する細胞が増殖して形成される嚢胞性腫瘍です。
多くは良性ですが、膵がんの前がん病変と考えられており、長期的な経過観察が必要とされます。
分枝型IPMNの悪性化には、
- IPMN由来膵がん:のう胞自体ががん化する
- IPMN併存膵がん:のう胞とは離れた場所に、通常の膵がんが発生する
の2つのパターンがあります。
これらの違いについては、 こちらのコラム で詳しく解説しています。
国際的には「IPMN由来膵がん」が注目されることが多い一方で、
日本では早くから「IPMN併存膵がん」の重要性にも注目されてきました。
実際、患者さんの予後を左右するのは
「IPMN併存膵がん」であるケースが少なくないと報告されています。
しかしIPMN併存膵がんについては、
その頻度や危険因子、経過観察法など、まだ十分に明らかになっていない点が多いのが現状です。
こうした課題を明らかにするため、
日本膵臓学会を中心として、2012年から日本全国の専門施設が参加する大規模な前向き研究を行いました。
そして2024年、その成果がまとめられ、論文化されました。
Ohtsuka T, Maguchi H, Tokunaga S, et al.
Prospective multicenter surveillance study of branch-duct intraductal papillary mucinous neoplasm of the pancreas; risk of dual carcinogenesis.
Pancreatology. 2024; 24(7):1141–1151.
本記事では、この重要な論文について、臨床的なポイントを中心に分かりやすく解説します。
背景と目的
分枝型IPMN(膵管内乳頭粘液性腫瘍)は、比較的ゆっくり進行する良性腫瘍が多い一方で、
👉 一部は膵がんへ進展する可能性がある病変です。
しかし、その自然経過や発がんの仕組みについては、これまで十分に明らかになっていませんでした。
本研究では、特に以下の2つの発がん様式に注目しています。
・IPMN由来膵がん(嚢胞自体ががん化するタイプ)
・IPMN併存膵がん(嚢胞とは別の部位に新たに発生するタイプ)
このうち、後者の「IPMN併存膵がん」が、
👉 どの程度の頻度で発生するのか
👉 どのようなリスク因子が関係するのか
を明らかにすることを目的としました。
方法
・本研究は、日本膵臓学会主導で行われた
大規模な前向き多施設共同研究です。
・嚢胞径10mm以上の分枝型IPMN患者を対象に、
5年間にわたり、6か月ごとに画像検査および血液検査を実施しました。
・その上で、
IPMNの進行や膵がんの発生について詳細に評価しています。
分枝型IPMN進行の定義
- 嚢胞が10mm以上増大
- 主膵管径が2mm以上拡張
- 新たに2mm以上の壁在結節が出現
- 既存の壁在結節が2mm以上増大
結果
・日本の74施設から集められた2104人の分枝型IPMN患者を対象に観察が行われました。
分枝型IPMNの経過観察中の変化(進行・悪性化)
分枝型IPMNの経過観察中に何が起こるか
- ✔ IPMNの進行:16.5%
- ✔ IPMNの悪性化:3.4%
- (IPMN由来膵がん:35人/IPMN併存膵がん:38人)
- ✔ IPMN併存膵がんのうち:65.8%が手術
5年間の膵がん発生率
IPMN由来膵がん:1.85%
IPMN併存膵がん:1.98%
👉 合計:3.71%
※約30人に1人の割合で膵がんが発生
👉 分枝型IPMNは「様子を見てよい病気」と思われがちですが、一定の割合で膵がんが発生することが分かります。
IPMN由来膵がんの危険因子
IPMN由来膵がんの危険因子
- ✔ 嚢胞の増大(10mm大きくなるごとに約1.5倍)
- ✔ 主膵管の拡張(2mm太くなるごとに約2.5倍)
- ✔ 壁在結節の出現(約1.6倍)
IPMN併存膵がんの危険因子
IPMN併存膵がんの危険因子
- ✔ 男性(約2.1倍)
- ✔ 年齢(10歳上がるごとに約1.6倍)
※ 嚢胞の大きさとIPMN併存膵がんとの間には、明かな関連は認められませんでした。
コメント
日本の研究チームはこれまで、「分枝型IPMNの悪性化には2つのパターン(dual carcinogenesis)が存在する」と指摘してきましたが、今回の研究により、その考えが大規模データで裏付けられました。
特に注目すべきは、IPMN由来膵がんとIPMN併存膵がんの発生数がほぼ同等であった点です。 この結果は、東京大学のグループからの報告とも一致しています。
👉 このことは、分枝型IPMNの経過観察において、 「嚢胞の変化」だけでなく、膵臓全体を評価することの重要性を示しています。
また、本研究ではIPMN併存膵がんの約67%が手術可能な早期段階で発見されていました。 これは一般的な膵がんと比較して明らかに高い割合であり、 定期的な経過観察が早期発見につながる可能性を示唆しています。
一方で、6か月ごとに専門施設で検査を行っていたにもかかわらず、約3分の1は進行した状態で発見されていました。
👉 この事実は、膵がんの早期診断がいかに難しいかを改めて示しています。
今後の課題と展望
今後の研究で特に重要と考えられる課題は、以下の2点です。
- ✔ IPMN併存膵がんの発生を予測する危険因子の特定
- ✔ より早期にがんを発見するための効果的な経過観察方法の確立
👉 これらが明らかになることで、分枝型IPMN患者さんのフォローアップの精度向上が期待されます。
IPMNや膵嚢胞を指摘された方へ
健診で膵嚢胞やIPMNを指摘された方、
経過観察中で詳しい検査が必要か迷っている方はご相談ください。
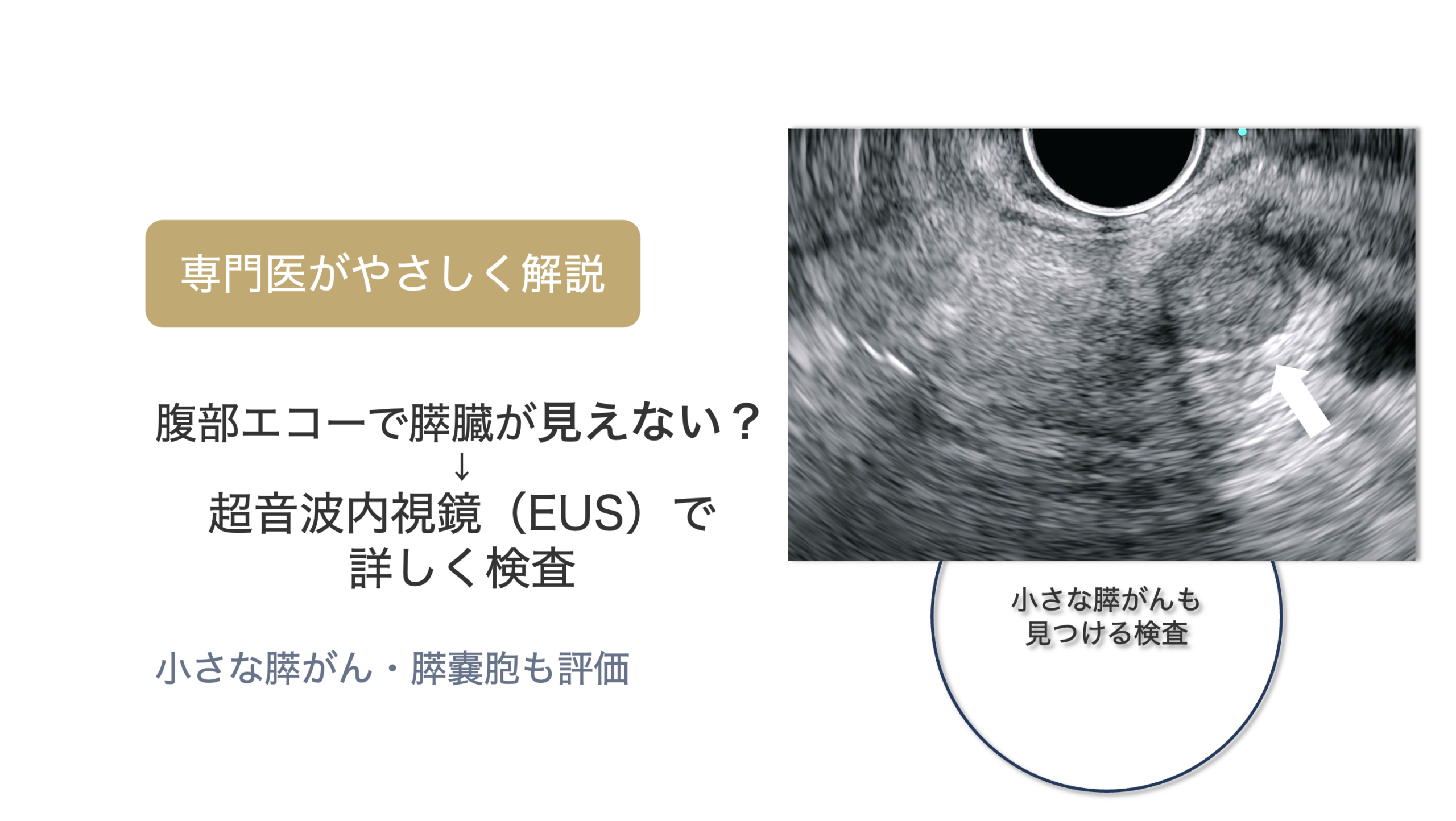
当院では、超音波内視鏡(EUS)による精密検査や、膵がんドックを行っています。
超音波内視鏡(EUS)年間430件(2025年)・累計2000件以上の検査経験をもとに診療を行っています。
参考文献
Ohtsuka T, et al. Pancreatology 2024;24:1141-51.
Oyama H, et al. J Gastroenterol 2023;58:1068-80.