消化器内科・内視鏡科
- 多摩市連光寺1-8-3
 042-372-4853
042-372-4853
院長コラム
COLUMN

 042-372-4853
042-372-4853COLUMN
60代女性の方です。
健診で受けた腹部超音波検査で、膵ぞうに腫瘍が疑われたため、当院を受診されました。
とくに自覚症状はありません。
まず腹部MRI検査をしましたが、膵ぞうに異常所見を認めませんでした。
超音波内視鏡検査を行ったところ、膵頭部に大きさ7mmの腫瘤を認めましたが、この時は観察だけとしました。
<超音波内視鏡検査>
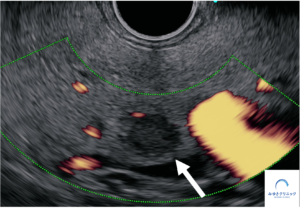
超音波内視鏡検査の所見からは、膵神経内分泌腫瘍が疑われたため、造影腹部CT検査を行いましたが、膵ぞう内に腫瘍は同定できませんでした。
当院で超音波内視鏡下穿刺細胞診(EUS-FNA)を行い、Grade 1(Ki index 1%)の膵神経内分泌腫瘍と診断しました。
<超音波内視鏡下穿刺細胞診(EUS-FNA)>
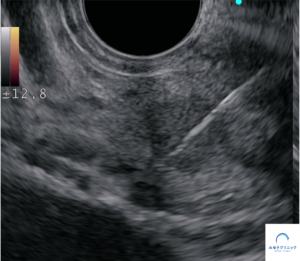
外科的手術のお話もしましたが、ご本人の希望もあり経過観察となりました。
膵神経内分泌腫瘍(neuroendocrine neoplasm: NEN)とは、神経内分泌細胞に由来する腫瘍です。
膵NENは、非常に稀な腫瘍です(膵がんを含めたすべての膵腫瘍の1〜2%程度)。
しかし近年、その頻度は増えてきています。
その理由の1つして、本症例のように健診などで偶然見つかることが多いことがあげられます。
膵NENは、悪性度の低いものから、予後が悪い悪性度の高いものまであります。
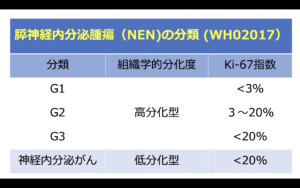
*Ki指数とは、「腫瘍細胞の増殖能力(増殖スピード)」を示す指標です。Ki指数が高いほど、腫瘍細胞が増えるスピードが早くなります。一般的には増殖スピードが早い腫瘍ほど、悪性度がより高いということになります。
膵NENは、機能性膵NEN(腫瘍がホルモンを産生する)と非機能膵NEN(腫瘍がホルモンを産生しない)に大別されます。

機能性膵NENでは、腫瘍細胞が作るホルモンにより症状が出ます(例:インシュリノーマ→インスリン産生→低血糖、ガストリノーマ→ガストリン産生→胃潰瘍)。
一方、非機能性膵NENでは、とくに腫瘍が小さい場合には自覚症状が出ません。
日本で集計された514例の膵NENの内訳をみてみますと、機能性膵NENが49,8%(インシュリノーマ 31.7%、ガストリノーマ 8.6%)、非機能性膵NENが47.7%でした(不明が2.5%)。
膵NENの診断は、画像検査(腹部超音波、CT、MRI、超音波内視鏡など)がメインですが、本症例のように小さな膵NENの診断には超音波内視鏡が有用です。
また画像だけでは膵NENと他の膵腫瘍との区別が難しいことがありますので、病理組織学的な検索が必要です。そのためには、超音波内視鏡下穿刺細胞診が行われます。
膵NENの基本治療は、外科的手術です。
遠隔転移などで手術適応がない場合には、薬物治療などが行われます。
しかし本症例のように偶然、見つかった小さな非機能性膵NENもすべて手術すべきかについては、議論の分かれるところです。
2019年のガイドラインには、「大きさが1 cm未満、無症状、転移・浸潤所見を認めない非機能性膵NENに対しては、十分に説明したうえで経過観察も選択肢となりうる」、ことが記載されています。
本症例も、引き続き半年毎に経過観察していく予定です。
<参考文献>
膵・消化管神経内分泌腫瘍(NEN)診療ガイドライン 2019年【第2版】. 金原出版.
Ito T, et al. J Gastroenterol 2015; 50:58-64.
特集 神経内分泌腫瘍の新たな知見〜膵消化管神経内分泌腫瘍診療ガイドライン改定にむけて〜。胆と膵2024 Vol. 45 No.1.
注:「今月の1例」は、今月に内視鏡を行なった症例とは限りません。過去の症例も含まれます。